IL PRIMO SOCCORSO
Il primo soccorso è l'aiuto che si presta alla persona
o alle persone che sono state vittime di un incidente o di un malore.
Tale aiuto
non deve essere necessariamente, di natura medica, anzi il primo soccorritore
non ha il compito di sostituirsi al sanitario che interverrà al più presto
possibile.
Egli deve
invece preservare l'infortunato dall'aggravamento delle sue condizioni per
l'intervento di cause aggiuntive.
Solamente
di fronte ad aspetti a lui ben noti e su cui abbia diretta conoscenza ed
adeguata preparazione, effettuerà le poche manovre che l'esperienza gli
suggerisce.
- Principi di
carattere generale -
I parametri vitali
Gravità ed urgenza
Le priorità
degli interventi
Torna
all’indice
I PARAMETRI VITALI
Senza farsi
prendere dall'affanno di fare qualche cosa ad ogni costo, il primo soccorso
all'infortunato comincia dal riconoscimento dei parametri vitali :
lo stato della coscienza,
il respiro
le condizioni dell'apparato circolatorio.
 La
perdita della coscienza è una situazione simile al coma ma che il più delle volte, quando non è dovuta a
gravi intossicazioni, a folgorazione o ad importanti lesioni dell'encefalo,
regredisce e si risolve senza dar luogo a reliquati importanti.
La
perdita della coscienza è una situazione simile al coma ma che il più delle volte, quando non è dovuta a
gravi intossicazioni, a folgorazione o ad importanti lesioni dell'encefalo,
regredisce e si risolve senza dar luogo a reliquati importanti.
 L'insufficienza
respiratoria insorta dopo un infortunio, è sempre manifestazione di uno stato
grave. La mancanza totale della respirazione , specie se accompagnata da
conseguente arresto cardiaco, richiede l'intervento delle manovre di
rianimazione:
L'insufficienza
respiratoria insorta dopo un infortunio, è sempre manifestazione di uno stato
grave. La mancanza totale della respirazione , specie se accompagnata da
conseguente arresto cardiaco, richiede l'intervento delle manovre di
rianimazione:
 respirazione
artificiale e massaggio cardiaco.
respirazione
artificiale e massaggio cardiaco.
 L'arresto
cardiaco, con la mancata rilevazione del polso nei punti tradizionali di
rèpere, richiede l'intervento delle manovre di rianimazione.
L'arresto
cardiaco, con la mancata rilevazione del polso nei punti tradizionali di
rèpere, richiede l'intervento delle manovre di rianimazione.

Torna
all’indice
POLSO ARTERIOSO
La palpazione del polso è quell' indagine che può dare immediatamente
nozioni dirette sull' attività cardiaca e su molte condizioni circolatorie.
Le sedi preferite per la
palpazione del polso sono:
 la radiale
la radiale
 (la
più comoda ed accessibile),
(la
più comoda ed accessibile),
 la carotidea,
la carotidea,
 la
più prossima all' aorta e quindi
la
più prossima all' aorta e quindi
 al ventricolo
sinistro,
al ventricolo
sinistro,
 la brachiale
la brachiale
nella metà interna della piega del gomito ad avambraccio leggermente
flesso.
Per la palpazione dell' arteria
radiale vengono usati i polpastrelli delle ultime quattro dita della mano dell'
operatore.
Per la palpazione della carotide e della brachiale si usa generalmente il
pollice il cui polpastrello è dotato di un'area tattile di superficie maggiore
rispetto alle altre dita.
La frequenza del polso e la sua ritmicità sono la diretta espressione della frequenza
cardiaca, salvo alcune eccezioni in cui la frequenza alla radiale può essere
inferiore a quella cardiaca come accade:
 per
i battiti extrasistolici, facili a rilevarsi perché generalmente isolati rispetto al tipo di aritmia
che ne deriva;
per
i battiti extrasistolici, facili a rilevarsi perché generalmente isolati rispetto al tipo di aritmia
che ne deriva;
 per
la fibrillazione atriale, dove l'aritmia è totale a causa dei battiti che non sono abbastanza validi
da pervenire fino alla periferia.
per
la fibrillazione atriale, dove l'aritmia è totale a causa dei battiti che non sono abbastanza validi
da pervenire fino alla periferia.
Il volume del polso è espressione dell' ampiezza (che corrisponde alla pressione differenziale
tra massima e minima), dell' altezza (che dovrebbe corrispondere alla pressione
sistolica), della gettata cardiaca e del tono ed elasticità della parete
arteriosa.
Sotto questo punto di vista il polso può essere ampio (valido) o piccolo
(filiforme).
Degni di menzione: polso.
 il battito postextrasistolico
che segue all' extrasistole ed è più valido delle altre pulsazioni perché la
pausa più lunga consente un maggiore riempimento del ventricolo sinistro e
quindi una sistole più valida (legge di Sterling);
il battito postextrasistolico
che segue all' extrasistole ed è più valido delle altre pulsazioni perché la
pausa più lunga consente un maggiore riempimento del ventricolo sinistro e
quindi una sistole più valida (legge di Sterling);
 il polso alternante per il
volume del polso che cambia ad ogni battito alternando battiti più ampi a
battiti meno ampi e che è sempre espressione di grave compromissione del
ventricolo sinistro;
il polso alternante per il
volume del polso che cambia ad ogni battito alternando battiti più ampi a
battiti meno ampi e che è sempre espressione di grave compromissione del
ventricolo sinistro;
 il polso bigemino dovuto ad un
bigeminismo extrasistolico;
il polso bigemino dovuto ad un
bigeminismo extrasistolico;
 anisosfigmia, o disuguaglianza nel volume dei due polsi.
anisosfigmia, o disuguaglianza nel volume dei due polsi.
Torna
all’indice
GRAVITA’ ED URGENZA
NON sempre
la gravità dell'infortunio richiede un intervento di urgenza.
E'
l'esempio tipico della sospetta frattura della colonna vertebrale: il caso è certamente
grave, ma non richiede urgenza assoluta.
Se non si è
in grado o se non vi è la possibilità di far assumere all'infortunato la
posizione di sicurezza è preferibile lasciare il paziente assolutamente
immobile nell'attesa di soccorritori qualificati ad effettuare un trasporto
corretto.
Sono invece
da considerare urgenti tutti i casi di emorragie vistose o quelli in cui vi
sono manifeste difficoltà cardiorespiratorie.
In questi
casi non c'è tempo da perdere.
Il
sofferente va soccorso subito, in qualsiasi modo.
Torna
all’indice
Le
priorità degli interventi
Il primo
soccorritore dovrà rispettare un ordine delle priorità.
Una delle
finalità di questi appunti è anche quella di aiutarlo in questo compito.
 Cosa
evitare di fare?
Cosa
evitare di fare?
 Cosa
fare per prima?
Cosa
fare per prima?
 Cosa
fare subito dopo ?
Cosa
fare subito dopo ?
 Come
evitare che il primo soccorritore diventi subito la seconda vittima?
Come
evitare che il primo soccorritore diventi subito la seconda vittima?
 Come
stabilire che la causa del primo incidente non sia ancora attiva?
Come
stabilire che la causa del primo incidente non sia ancora attiva?
E, nel caso che gli infortunati siano più di uno, il primo soccorritore
sarà in grado di ricordare che una crisi di panico o il sangue che scorre da
una piccola ferita impressionano più del soffocamento silenzioso di un
infortunato che ha perso conoscenza e che potrebbe essere salvato con poche
manovre liberatorie delle vie aeree.



Torna all’indice
POSIZIONE DI SICUREZZA
E TRASPORTO DELL' INFORTUNATO
Se il primo
soccorritore da solo o con l'aiuto di altre persone deve comunque provvedere
all'assetto e/o al trasporto di un traumatizzato è importante scegliere con
cura il miglior modo per farlo.
Le misure
di emergenza devono essere ridotte al minimo e devono essere comunque
finalizzate al solo scopo di far arrivare l'infortunato rapidamente e senza
pericolo di aggravarne le condizioni, direttamente nelle mani di chi ha il
compito e la competenza di iniziare o condurre a termine il vero e proprio
soccorso.
TRASPORTO DELL' INFORTUNATO
Per
prevenire lo shock occorre coprire la persona onde evitarne il
raffreddamento e mantenerlo al caldo senza modificarne la posizione.
Quando non c'è motivo di sospettare una lesione
vertebrale sono numerose ed intuitive le modalità con le quali un solo
soccorritore può trasportare un infortunato o aiutare a farlo muovere con i
suoi propri mezzi:
 per trascinamento con varie modalità: presa per le
caviglie, per le spalle, per mezzo di una coperta ,
per trascinamento con varie modalità: presa per le
caviglie, per le spalle, per mezzo di una coperta ,
 per sollevamento: alla maniera dei VVFF,
caricandosi la persona su una spalla o portandolo a cavalcioni sulla schiena.
per sollevamento: alla maniera dei VVFF,
caricandosi la persona su una spalla o portandolo a cavalcioni sulla schiena.
Qualora i soccorritori siano almeno due e sempre
che non ci sia il sospetto di un trauma
vertebrale la prima
misura di emergenza può essere quella di allontanare il traumatizzato con ogni
mezzo dalla zona del pericolo.
Se si deve muovere un infortunato che si trova in
stato di incoscienza, occorre prendere le stesse precauzioni che si prendono
quando si sospetta una lesione della colonna vertebrale.
Infatti il punto più importante nel primo soccorso in caso di trauma
vertebrale accertato o sospetto è l'immobilizzazione
dell'infortunato per prevenire lesioni del midollo spinale.
La colonna è composta dalle vertebre sovrapposte che circondano il midollo spinale e lo
proteggono.
Una vertebra fratturata può ledere o schiacciare il midollo determinando
conseguenze gravi anche a distanza.
I traumi della colonna vertebrale sono le conseguenze di gravi cadute o di
incidenti stradali oltre che di ferite dirette.
Sono questi i motivi per cui bisogna evitare di muovere la persona
traumatizzata a meno che l'infortunato o i suoi soccorritori non siano in grave
pericolo.
Ma anche in questo caso è importante che il trasporto
dell'infortunato avvenga senza fargli flettere o ruotare il collo o la schiena.
Trasporto dell’infortunato
Per motivi di grave
emergenza (incendio, inalazione di tossici, pericolo di crolli ecc...) si può
rendere necessario ed urgente effettuare lo spostamento manuale
dell'infortunato.
Le manovre più
accreditate sono rappresentate nelle seguenti figure.
|
fig. 1 A – B Quando si tratta di un solo
soccorritore: metodo del
|
|


-------------------------------------------------------------------------------
fig.2 Trasporto dell'infortunato sulle spalle di un solo soccorritore:
metodo dello zaino.
|
|

--------------------------------------------------------------------------------
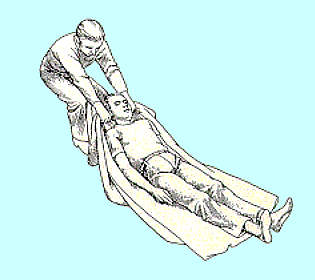
fig. 3 Trasporto per
trascinamento su una coperta da parte di un solo
soccorritore e con
particolare riguardo all'allineamento della colonna vertebrale.
|
|
--------------------------------------------------------------------------------
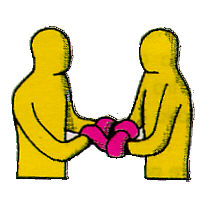
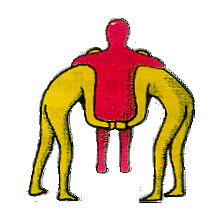
fig. 4 Trasporto
sulle mani incrociate di due soccorritori.
|
|
--------------------------------------------------------------------------------
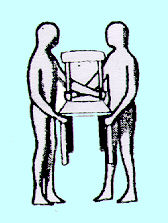
fig. 5 Utilizzo di
una sedia o altro quando i soccorritori sono due
|
|
--------------------------------------------------------------------------------

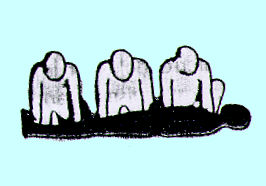
fig. 6 Trasporto dell'infortunato con più
soccorritori con particolare riguardo all'allineamento della colonna
vertebrale.
|
|
--------------------------------------------------------------------------------
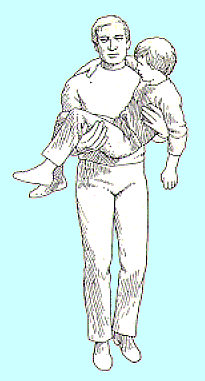
fig. 7 Trasporto per
sollevamento di un bambino
|
|
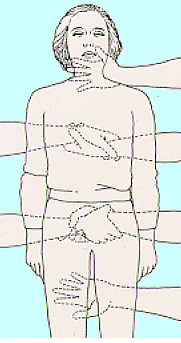
Segni di trauma
della schiena e del collo
Posizione
laterale di sicurezza
La
respirazione artificiale
Massaggio
cardiaco
La respirazione artificiale manuale
Torna all’indice
Segni di trauma
della schiena o del collo
Se l'infortunato
è in condizioni di rispondere occorre domandare se avverte dolore localizzato
alla schiena o al collo e se avverte paralisi o indebolimento o formicolio di
un arto.
Se
l'infortunato è incosciente occorrerà presumere che abbia subito un trauma anche alla schiena e comportarsi di conseguenza.
Conviene affrontare il rischio di muovere comunque l'infortunato in una
delle seguenti evenienze:
Quando il soggetto giace bocconi
nel fango o in una pozzanghera e non può respirare.
Quando il soggetto si trova a
faccia in giù e non ha polso ed ha bisogno di essere rianimato.
Quando il soggetto è supino ma
rischia di soffocare per il vomito o per emorragia in prossimità o all'interno
della bocca.
(In questo caso il soggetto
andrebbe girato su un fianco).
Quando un soggetto si trova in
stato di incoscienza ed in posizione supina corre il rischio di restare
soffocato dal rilasciamento della lingua che cade così all'indietro occludendo
le vie respiratorie.
(In questo caso la testa del
soggetto andrebbe mantenuta in estensione).
Quando la vita del soggetto e
quella dei soccorritori è minacciata dalle fiamme o dal pericolo di esplosioni.
In questi casi serve l'aiuto di altri soccorritori: il soggetto va girato sul
dorso e trattato come se fosse costituito da un pezzo unico, cioè non
articolato in segmenti.
Qualora il
primo soccorritore fosse proprio solo e l'intervento urgente, l'infortunato
dovrà essere mosso per strisciamento e trasportato mantenendo la testa immobilizzata
ed allineata col collo e col dorso senza farle subire torsioni o bruschi
movimenti di estensoflessione.
Torna
all’indice
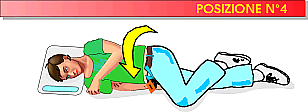
POSIZIONE LATERALE DI SICUREZZA :
Significato
Questi due atteggiamenti: paziente su un fianco e testa in estensione, sono
le componenti essenziali della posizione laterale di sicurezza che deve essere
raggiunta senza provocare torsioni del capo sull'asse longitudinale della
colonna.
Metodo
La metodica è estremamente semplice e chiunque può praticarla purché sappia
che le manovre occorrenti sono solo i mezzi per raggiungere la finalità più
sopra descritta e servono ad evitare il peggioramento delle condizioni
dell'infortunato nell'attesa di essere trasportato in un luogo idoneo ad
erogare il soccorso medico vero e proprio.
Attuazione
 inginocchiarsi
di fianco all'infortunato;
inginocchiarsi
di fianco all'infortunato;
 slacciare
cravatta, cintura, colletto, corsetti, elastici ecc.;
slacciare
cravatta, cintura, colletto, corsetti, elastici ecc.;
 vuotare
la bocca del suo contenuto mobile: protesi dentaria, residui di cibo, sangue,
vomito ecc.;
vuotare
la bocca del suo contenuto mobile: protesi dentaria, residui di cibo, sangue,
vomito ecc.;
 preparare
uno spessore di stoffa o di indumenti ripiegati ed infilati con delicatezza
sotto il capo e disposti in maniera che eventuali sostanze defluenti dalla bocca
colino direttamente sul pavimento o su altra stoffa asportabile con facilità;
preparare
uno spessore di stoffa o di indumenti ripiegati ed infilati con delicatezza
sotto il capo e disposti in maniera che eventuali sostanze defluenti dalla bocca
colino direttamente sul pavimento o su altra stoffa asportabile con facilità;
 atteggiare
il capo in iperestensione spingendo in avanti gli angoli della mandibola per
far migliorare la pervietà delle vie aeree superiori ed evitare la caduta della
testa in avanti;
atteggiare
il capo in iperestensione spingendo in avanti gli angoli della mandibola per
far migliorare la pervietà delle vie aeree superiori ed evitare la caduta della
testa in avanti;
 allungare
ad angolo retto il braccio dell'infortunato che si trova dal lato del
soccorritore;
allungare
ad angolo retto il braccio dell'infortunato che si trova dal lato del
soccorritore;
 flettere
il ginocchio del lato opposto a quello del soccorritore;
flettere
il ginocchio del lato opposto a quello del soccorritore;
 ripiegare
l'altro braccio sul torace;
ripiegare
l'altro braccio sul torace;
 afferrare
contemporaneamente la spalla ed il bacino dal lato opposto a quello del
soccorritore e ruotarli in avanti mentre, un altro soccorritore con movimento
coordinato, sposta nello stesso senso il capo ed il cuscino insieme , in
maniera che l'assetto definitivo coincida con quello della posizione n.1;
afferrare
contemporaneamente la spalla ed il bacino dal lato opposto a quello del
soccorritore e ruotarli in avanti mentre, un altro soccorritore con movimento
coordinato, sposta nello stesso senso il capo ed il cuscino insieme , in
maniera che l'assetto definitivo coincida con quello della posizione n.1;

 orientare
secondo convenienza le braccia che, a manovra completata, vengono a trovarsi
entrambe dalla parte del soccorritore: il braccio a contatto col pavimento può
restare allungato sotto il corpo o piegato sotto la testa a mo' di cuscino,
quello superiore flesso al gomito presenta la mano a contatto del pavimento;
orientare
secondo convenienza le braccia che, a manovra completata, vengono a trovarsi
entrambe dalla parte del soccorritore: il braccio a contatto col pavimento può
restare allungato sotto il corpo o piegato sotto la testa a mo' di cuscino,
quello superiore flesso al gomito presenta la mano a contatto del pavimento;


 agganciare
il piede dell'arto flesso al polpaccio dell'arto sottostante.
agganciare
il piede dell'arto flesso al polpaccio dell'arto sottostante.

 Questa
posizione che va attuata sempre, specie per le persone in stato di non
coscienza,
Questa
posizione che va attuata sempre, specie per le persone in stato di non
coscienza,
 può
essere tenuta anche a lungo se le condizioni del polso e del respiro lo
consentono.
può
essere tenuta anche a lungo se le condizioni del polso e del respiro lo
consentono.
POSIZIONE DI SICUREZZA SUPINA PER:
 traumi osteoarticolari
traumi osteoarticolari
 Patologie cerebrali
Patologie cerebrali
 lesioni addominali
lesioni addominali
POSIZIONE DI SICUREZZA SUPINA
A GAMBE SOLLEVATE PER:
 svenimenti
svenimenti
 collassi
collassi
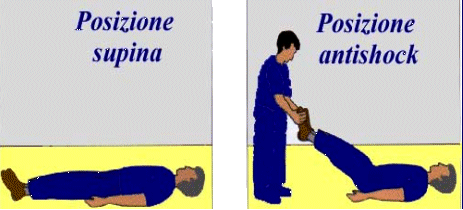
POSIZIONE DI SICUREZZA SEMISEDUTA PER:
 lesioni del torace
lesioni del torace
 infarto del miocardio
infarto del miocardio

Torna
all’indice

LA RESPIRAZIONE ARTIFICIALE
Si pratica
bocca / bocca o bocca / naso quando gas asfissianti, ustioni, folgorazioni provocano arresto respiratorio.
NON si pratica
quando la sostanza inquinante è velenosa
(es. acido cloridrico, ammoniaca
, biossido di zolfo, acido nitrico).
In
questi casi è possibile da parte di esperti praticare la respirazione con
apparecchi speciali.
Per praticare la respirazione artificiale:
 si mette l'infortunato in posizione supina, gli si slacciano gli
indumenti attorno al corpo e ci si pone al fianco in ginocchio ed all'altezza
del capo;
si mette l'infortunato in posizione supina, gli si slacciano gli
indumenti attorno al corpo e ci si pone al fianco in ginocchio ed all'altezza
del capo;
 con il pollice e l'indice di una mano si afferra la mandibola
dell'infortunato e la si sposta in avanti mentre con l'altra mano si solleva la
nuca estendendo indietro la testa più che sia possibile;
con il pollice e l'indice di una mano si afferra la mandibola
dell'infortunato e la si sposta in avanti mentre con l'altra mano si solleva la
nuca estendendo indietro la testa più che sia possibile;
La mandibola va spinta in avanti per migliorare la
pervietà
delle vie aeree superiori
 si apre poi la bocca dell'infortunato spingendo la mandibola dall'alto in
basso
si apre poi la bocca dell'infortunato spingendo la mandibola dall'alto in
basso
 e liberando la bocca del suo contenuto se il paziente ha vomitato;
e liberando la bocca del suo contenuto se il paziente ha vomitato;
 si inspira profondamente;
si inspira profondamente;
 si applica la propria bocca alla bocca ed al naso dell'intossicato;
si applica la propria bocca alla bocca ed al naso dell'intossicato;
 si espira profondamente nelle vie aeree del soggetto finché non se ne
si espira profondamente nelle vie aeree del soggetto finché non se ne
 ottiene il sollevamento del torace.
ottiene il sollevamento del torace.
Mantenere il capo in estensione, soffiare con forza nella bocca
dell'infortunato, mantenere chiuse le narici, controllare che il petto
dell'infortunato si sollevi
Vanno praticate
12 -15 insufflazioni al minuto.


In assenza del
battito si pratica anche il massaggio
cardiaco.
Torna all’indice
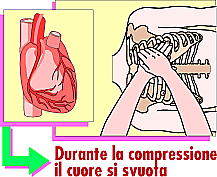
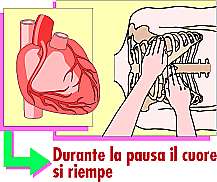
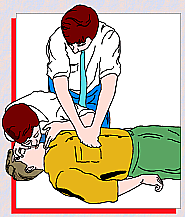
MASSAGGIO CARDIACO
In caso di assenza
di battito (polso), la respirazione artificiale va abbinata col massaggio cardiaco:
 Si applica il palmo di una mano incrociata con l'altra all'altezza dello
sterno,
Si applica il palmo di una mano incrociata con l'altra all'altezza dello
sterno,
 cioè nel mezzo del torace;
cioè nel mezzo del torace;
 Si esercitano robuste pressioni alternate
Si esercitano robuste pressioni alternate
 (cinque per ogni insufflazione bocca a bocca).
(cinque per ogni insufflazione bocca a bocca).
Paziente disteso
su un piano rigido: una mano sullo sterno dell'infortunato, l'altra mano
incrociata sulla precedente,
Si preme
ritmicamente (60 pressioni al minuto circa)
Torna all’indice
LA RESPIRAZIONE MANUALE

Qualora per
condizioni ambientali manchi la possibilità, l'esperienza o la volontà di
effettuare la respirazione artificiale bocca a bocca, esiste sempre l'alternativa di procedere
alla respirazione artificiale secondo i metodi tradizionali e compiendo un
insieme di manovre finalizzate a realizzare passivamente quei movimenti attivi
di inspirazione e passivi di espirazione che si compiono nei normali atti
respiratori.
La respirazione artificiale manuale è caduta in disuso perché meno efficace dei metodi che
prevedono l'insufflazione dell'aria direttamente nell'albero respiratorio e
perché non è praticabile ai traumatizzati stradali o quando si ha motivo di
ritenere che l'infortunato abbia riportato, nel corso di un incidente
traumatico, una frattura agli arti superiori, al torace,
alla colonna.
Il metodo:
 liberare le prime vie aeree dalle sostanze solide (cibo, protesi
dentarie...) o liquidi (sangue, vomito mucosità o altro...) e controllare la
posizione della lingua che non si rovesci verso il retrobocca;
liberare le prime vie aeree dalle sostanze solide (cibo, protesi
dentarie...) o liquidi (sangue, vomito mucosità o altro...) e controllare la
posizione della lingua che non si rovesci verso il retrobocca;
 paziente supino con operatore dietro la testa del paziente;
paziente supino con operatore dietro la testa del paziente;
 il capo del paziente viene tenuto in estensione e sorretto da una coperta
arrotolata e disposta trasversalmente all'altezza delle spalle;
il capo del paziente viene tenuto in estensione e sorretto da una coperta
arrotolata e disposta trasversalmente all'altezza delle spalle;
 il soccorritore inginocchiato all'altezza della testa dell'infortunato,
ne afferra saldamente entrambi i polsi e solleva le braccia in alto ed al
disopra del capo (movimento passivo di
inspirazione);
il soccorritore inginocchiato all'altezza della testa dell'infortunato,
ne afferra saldamente entrambi i polsi e solleva le braccia in alto ed al
disopra del capo (movimento passivo di
inspirazione);

 nel secondo tempo il soccorritore esegue il movimento opposto incrociando
le braccia dell'infortunato sulla parte inferiore del torace comprimendolo con
forza, aiutandosi anche col peso del proprio corpo (questo movimento determina la
fuoruscita dell'aria contenuta nell'albero respiratorio: movimento per l'espirazione).
nel secondo tempo il soccorritore esegue il movimento opposto incrociando
le braccia dell'infortunato sulla parte inferiore del torace comprimendolo con
forza, aiutandosi anche col peso del proprio corpo (questo movimento determina la
fuoruscita dell'aria contenuta nell'albero respiratorio: movimento per l'espirazione).

I due movimenti
devono essere ripetuti ritmicamente circa 12 volte al minuto.
Torna all’indice
CONDIZIONI
PARTICOLARI
DI EMERGENZA
LO SHOCK
IL COMA
LESIONI DA ALTA TEMPERATURA
LESIONI DA BASSA TEMPERATURA
EMORRAGIE
LESIONI DA FOLGORAZIONE
INFARTO DEL MIOCARDIO
LESIONI DELL'OCCHIO
CONVULSIONI
SOFFOCAMENTO "ab ingestis"
DISPNEA
VOMITO
SVENIMENTO
ANNEGAMENTO
CRAMPI
ICTUS
TRAUMI
FRATTURE E LUSSAZIONI
FERITE
DELLA PELLE E DEI TESSUTI MOLLI
Torna all’indice
LO
SHOCK
Fu usato tale
termine per la prima volta per indicare il quadro di collasso circolatorio cui andavano
incontro i soldati feriti sul campo di battaglia.
Nel linguaggio
corrente si intende per shock una turba psichica e nervosa dovuta a spavento o
ad emozione, condizione passeggera che si risolve, anche spontaneamente o
magari con un'assistenza di tipo psicologico.
In medicina lo stato di shock è
tutt'altra cosa.
Si indica con
questo termine uno stato di sofferenza cellulare ad evoluzione non reversibile spontaneamente;
esso é dovuto essenzialmente ad una insufficiente perfusione ematica di organi
vitali ed all'incapacità di questi organi ad utilizzare l'ossigeno.
Le cause:
 perdita di sangue per emorragia o perdita di liquidi (vomito, diarrea);
perdita di sangue per emorragia o perdita di liquidi (vomito, diarrea);
 insufficienza della pompa cardiaca;
insufficienza della pompa cardiaca;
 alterazioni della microcircolazione
alterazioni della microcircolazione
 (anafilassi, infezioni settiche, iposurrenalismo);
(anafilassi, infezioni settiche, iposurrenalismo);
 alterazioni del controllo nervoso di regolazione della circolazione del
sangue.
alterazioni del controllo nervoso di regolazione della circolazione del
sangue.
In definitiva si
tratta di uno squilibrio creatosi fra il calibro dei vasi ed il sangue, fra
contenitore e contenuto.
La
causa della perdita dell'equilibrio idrodinamico è dovuta a fattore neurogeno,
al dolore connesso con i gravi traumi o
all'introduzione nell'organismo di sostanze capaci di scatenare nell'individuo
una reazione allergica.
Le
conseguenze:
Lo stato di shock
insorto per emorragia nei feriti, nelle gravi ustioni,
nelle gravi fratture,
negli avvelenamenti, nei gravi traumi
contusivi, nei gravi traumi psichici, è grave e progressivo; a volte è
inarrestabile fino all'exitus.
I
sintomi:
I sintomi comuni
alle varie forme di shock sono: caduta della pressione arteriosa, polso
frequente e debole (tranne nella forma neurogena dove, all'inizio, può esserci
bradicardia), dispnea
(aumenta la frequenza respiratoria per migliorare l'ossigenazione del sangue),
cute fredda e sudata, irrequietezza o torpore fino al coma.
Diuresi diminuita o assente.
Il
trattamento:
Il paziente deve essere mantenuto disteso con le gambe sollevate (30
gradi) per assicurare un maggiore ritorno di sangue al cuore.
Occorre
inoltre:
 somministrare ossigeno dopo aver tamponato le eventuali emorragie che
possono essere la causa dello shock stesso,
somministrare ossigeno dopo aver tamponato le eventuali emorragie che
possono essere la causa dello shock stesso,
 effettuare un trasporto rapido in ospedale con infusione intravenosa
durante il trasporto.
effettuare un trasporto rapido in ospedale con infusione intravenosa
durante il trasporto.
Premessa
Lo shock in tutte le sue varie forme
cliniche consiste in una caduta improvvisa della pressione arteriosa cui
consegue una riduzione dell'irrorazione di tutti gli organi.
Lo shock
si distingue in:
 shock emorragico dovuto a perdita del liquido circolante;
shock emorragico dovuto a perdita del liquido circolante;
 shock neurogeno: a parità di contenuto ematico il sistema circolatorio
aumenta il calibro dei suoi vasi per vasodilatazione da stimolazione nervosa
conseguente a forte dolore fisico o gravi emozioni;
shock neurogeno: a parità di contenuto ematico il sistema circolatorio
aumenta il calibro dei suoi vasi per vasodilatazione da stimolazione nervosa
conseguente a forte dolore fisico o gravi emozioni;
 shock cardiogeno: per disfunzione della pompa cardiaca;
shock cardiogeno: per disfunzione della pompa cardiaca;
 shock anafilattico: per reazione allergica generalizzata causata da punture
di insetti, farmaci o alimenti. La reazione è dovuta ad una seconda
inoculazione di una sostanza proteica verso cui l'organismo è sensibilizzato.
shock anafilattico: per reazione allergica generalizzata causata da punture
di insetti, farmaci o alimenti. La reazione è dovuta ad una seconda
inoculazione di una sostanza proteica verso cui l'organismo è sensibilizzato.
In tutte le forme
di shock la sintomatologia è praticamente la stessa: aumento del
numero delle pulsazioni, bassa pressione arteriosa, respiro superficiale e
frequente, coscienza obnubilata, pallore della cute che è anche fredda e
sudata.
Nello shock
anafilattico si manifestano di solito quattro stadi:
 prurito ed orticaria,
prurito ed orticaria,
 arrossamenti cutanei a volte associati a segni gastrointestinali come
nausea, vomito, diarrea,
arrossamenti cutanei a volte associati a segni gastrointestinali come
nausea, vomito, diarrea,
 disturbi della respirazione con segni di soffocamento,
disturbi della respirazione con segni di soffocamento,
 abbassamento della pressione arteriosa con, eventualmente, perdita della coscienza.
abbassamento della pressione arteriosa con, eventualmente, perdita della coscienza.
Cause dello shock
anafilattico
Gli
insetti la cui puntura può provocare lo shock
sono numerosissimi, tuttavia nella maggioranza dei casi si tratta di api o
di vespe.
 L'ape domestica, da tempo immemorabile allevata dall'uomo, è un insetto
poco aggressivo, salvo che nelle vicinanze dell'arnia. Il suo pungiglione è
seghettato e viene trattenuto nella ferita assieme al tratto terminale
dell'intestino ed al sacculo del veleno. L'insetto così eviscerato muore
rapidamente.
L'ape domestica, da tempo immemorabile allevata dall'uomo, è un insetto
poco aggressivo, salvo che nelle vicinanze dell'arnia. Il suo pungiglione è
seghettato e viene trattenuto nella ferita assieme al tratto terminale
dell'intestino ed al sacculo del veleno. L'insetto così eviscerato muore
rapidamente.
 I vespidi che possono pungere hanno in comune la seguente caratteristica:
dopo la puntura, estraggono il dardo col quale possono ripungere una seconda
volta comprendono:
I vespidi che possono pungere hanno in comune la seguente caratteristica:
dopo la puntura, estraggono il dardo col quale possono ripungere una seconda
volta comprendono:
 vespe propriamente dette di cui si conoscono numerose varietà.
vespe propriamente dette di cui si conoscono numerose varietà.
 Esse sono circa della metà più piccole dei calabroni;
Esse sono circa della metà più piccole dei calabroni;
 calabroni sono i più grossi tra i vespidi: colore giallo a
striature trasversali.
calabroni sono i più grossi tra i vespidi: colore giallo a
striature trasversali.
Cosa fare
La terapia vera e
propria è di competenza del medico, tuttavia è bene che anche il primo
soccorritore sappia che l'intervento essenziale consiste nel precoce impiego
dei farmaci antireazionali che, nell'ordine, sono:
 l'adrenalina in soluzione
dell'1 per mille alla dose di ml 0,3 - 0,4 per via sottocutanea ristabilisce i
valori pressori, risolve il broncospasmo e gli edemi ed è quindi il rimedio
prioritario dello stato di shock e soprattutto agisce in tempi brevissimi
(secondi);
l'adrenalina in soluzione
dell'1 per mille alla dose di ml 0,3 - 0,4 per via sottocutanea ristabilisce i
valori pressori, risolve il broncospasmo e gli edemi ed è quindi il rimedio
prioritario dello stato di shock e soprattutto agisce in tempi brevissimi
(secondi);
 gli antistaminici, potenti
inibitori dei recettori dell'istamina uno dei maggiori mediatori dello stato di
shock anafilattico, agiscono in tempi brevi (minuti primi);
gli antistaminici, potenti
inibitori dei recettori dell'istamina uno dei maggiori mediatori dello stato di
shock anafilattico, agiscono in tempi brevi (minuti primi);
 i cortisonici agiscono in
tempi piuttosto lunghi (ore 3 - 4 ) quindi esulano dal campo del primo soccorso
vero e proprio.
i cortisonici agiscono in
tempi piuttosto lunghi (ore 3 - 4 ) quindi esulano dal campo del primo soccorso
vero e proprio.
La
prevenzione
Il soggetto che ha
avuto un incidente anafilattico da puntura di insetto è da considerare a rischio che l'evento si ripeta in occasione
di un'altra puntura.
Sarebbe il caso che
tale soggetto porti sempre con se uno di quei kit esistenti in commercio per
farsi iniettare il rimedio prioritario da persona a conoscenza dell'uso
dell'adrenalina ed autorizzata a farlo.
Torna all’indice
IL COMA
Si intende per coma
una inibizione della coscienza modica o elevata con funzioni neurovegetative
più o meno conservate.
In genere sono
abolite le facoltà della vita di relazione ossia di coscienza, di motilità
volontaria e di sensibilità, mentre permangono quelle della vita vegetativa
inerenti la respirazione, circolazione e nutrizione.
Gravità:
Si riconoscono vari
gradi di coma a secondo della gravità.
Nelle forme leggere
il paziente appare disorientato, ma si muove spontaneamente.
Nelle forme più
gravi , fino al coma profondo, il
paziente perde le attività volontarie e non si riesce ad entrare in
comunicazione con lui.
Causalità:
 da lesioni organiche: emorragia, trombosi, neoplasmi, traumi;
da lesioni organiche: emorragia, trombosi, neoplasmi, traumi;
 da ipossia (mancanza di ossigeno) ed ischemia: intossicazione da Ossido di Carbonio, arresto circolatorio;
da ipossia (mancanza di ossigeno) ed ischemia: intossicazione da Ossido di Carbonio, arresto circolatorio;
 da alterazione metabolica: coma diabetico, epatico, uremico, da alta
concentrazione di anidride carbonica nel sangue.
da alterazione metabolica: coma diabetico, epatico, uremico, da alta
concentrazione di anidride carbonica nel sangue.
Trattamento:
 controllare la respirazione e la circolazione (tecniche di rianimazione);
controllare la respirazione e la circolazione (tecniche di rianimazione);
 far assumere la posizione di sicurezza;
far assumere la posizione di sicurezza;
 somministrare ossigeno;
somministrare ossigeno;
 controllare eventuali emorragie;
controllare eventuali emorragie;
 NON somministrare bevande.
NON somministrare bevande.
 TRAUMI DEL CRANIO E DELLA COLONNA
TRAUMI DEL CRANIO E DELLA COLONNA
Torna all’indice
AVVELENAMENTI
Avvelenamento è lo stato
patologico causato dall'assorbimento di sostanze tossiche per inalazione,
per ingestione, per contatto, per iniezione (overdose) e
dall'azione che le sostanze assorbite esercitano sull'organismo.
Quasi tutte le
sostanze di cui trattasi sono accuratamente studiate e tabellate.
Ognuna di esse per
le sue caratteristiche chimiche o di tossicità, assorbimento ed azione, può
provocare quadri morbosi differenti per ognuno dei quali è indicata un'apposita
terapia.
Tuttavia in questa
sede non è assolutamente il caso di pretendere che il primo soccorritore le
impari ed al momento opportuno se ne ricordi.
Il nostro assunto
su questo tema è invece quello di fissare poche e semplici regole di
comportamento generale finalizzate al compito di fare quel poco che va fatto
senza perdere tempo prezioso.
Il grafico sottostante ha
quell'intendimento.
 L'INTOSSICATO NON RESPIRA ED E' SENZA POLSO:
L'INTOSSICATO NON RESPIRA ED E' SENZA POLSO:
respirazione artificiale
massaggio cardiaco
 L'INTOSSICATO E' INCOSCIENTE E VOMITA:
L'INTOSSICATO E' INCOSCIENTE E VOMITA:
posizione di sicurezza E COSI' MANTENUTO FINO ALL'ARRIVO DEI SOCCORSI
AVVELENAMENTO DA FARMACI
Cosa non fare
Non provocare il
vomito se il paziente perde sangue dalla bocca.
Non farlo bere per forza.
Non far bere latte a meno che il paziente non abbia
già vomitato e sia cosciente.
Non provocare il vomito in pazienti incoscienti.
Cosa fare
Se cosciente interrogate il paziente sui farmaci
ingerite e sulle dosi.
Cercare di procurare il vomito se cosciente.
Se incosciente ponetelo in posizione di sicurezza.
Se vi sono difficoltà respiratorie praticare la
respirazione artificiale.
INTOSSICAZIONI DA ERBE E PIANTE
Cosa non fare
Non strofinare
la zona irritata, non toccare labbra ed occhi prima di essersi lavate bene le
mani.
Non far vomitare se il paziente è incosciente o se è
in corso una crisi convulsiva.
Non somministrare liquidi se il paziente è
incosciente.
Cosa fare
Sciacquare
ripetutamente con acqua e sapone le parti colpite.
Far vomitare se cosciente e quindi somministrare
acqua e latte per diluire la concentrazione della sostanza eventualmente
ingerita.
Se vi è arresto cardiaco praticare la respirazione
artificiale e il massaggio cardiaco.
Torna all’indice
LESIONI DA ALTA TEMPERATURA
COLLASSO DA CALORE
COLPO DI CALORE
COLPO DI SOLE
DISIDRATAZIONE
USTIONI
Torna all’indice
Collasso
da calore
Il collasso da
calore è causato dall'insufficiente riempimento diastolico del cuore,
secondario alla vasodilatazione periferica.
Sintomi:
tachicardia, dispnea, vertigini, perdita di coscienza.
Intervento:
come per i colpi di calore e di sole.
Torna all’indice
Colpo
di calore:
Si verifica dopo lunga esposizione
in ambiente eccessivamente caldo ed umido.
In queste
condizioni il sudore non può evaporare e quindi non si può realizzare la normale
dispersione di calore dall'organismo.
Sintomi:
malessere, sete, cefalea, irrequietezza, rossore al viso,
febbre, nausea, vomito, torpore; pelle umida, polso tachicardico e sottile.
Intervento:
Trasportare il soggetto in ambiente più fresco e
ventilato, mettere del ghiaccio sulla testa e sulla nuca, liberare dagli abiti
e applicare spugnature fredde su tutto il corpo in caso di febbre.
Far bere acqua NON gelata.
Evitare di far scendere bruscamente la
temperatura corporea.
Torna all’indice
Colpo di sole:
Avviene dopo lunga esposizione ai raggi del
sole col capo non protetto.
Sintomi
malessere, cefalea, sudorazione, rossore al volto, nausea,
vomito, vertigini, svenimento (shock), pelle sudata e fredda.
Intervento:
portare il soggetto in ambiente fresco, ed all'ombra.
Torna all’indice
La sudorazione
profusa provoca una perdita di acqua e di elettroliti.
Solitamente la
perdita di acqua viene compensata dalle bevande, mentre gli elettroliti possono
risultare carenti per la perdita di sodio e di cloro nei liquidi extracellulari
con conseguente sofferenza del metabolismo cellulare ed accumulo di metaboliti.
Torna all’indice
Ustioni
Possono
interessare il primo soccorritore le ustioni termiche, elettriche, da
radiazioni e chimiche da acidi o alcali caustici.
Le ustioni, a
secondo della gravità, si dividono in:
 ustioni di primo grado
(eritema),
ustioni di primo grado
(eritema),
 ustioni di secondo grado
(bolle o e vescicole),
ustioni di secondo grado
(bolle o e vescicole),
 ustioni di terzo grado (cute
carbonizzata e macerata).
ustioni di terzo grado (cute
carbonizzata e macerata).
Se l'ustione si
estende a più di un terzo della superficie cutanea totale c'è pericolo di
blocco renale
(la pelle non respira, i reni devono lavorare enormemente per
eliminare i prodotti di disfacimento delle cellule distrutte e le altre
sostanze tossiche).
Per valutare
l'estensione delle ustioni si ricorda la regola del 9:
 il tronco costituisce il 36 % della superficie totale del corpo (petto e
ventre: 18 % - dorso e glutei : 18 %;)
il tronco costituisce il 36 % della superficie totale del corpo (petto e
ventre: 18 % - dorso e glutei : 18 %;)
 testa e collo: 9 %;
testa e collo: 9 %;
 arti inferiori il :18 % ciascuno;
arti inferiori il :18 % ciascuno;
 arti superiori: il 9 % ciascuno.
arti superiori: il 9 % ciascuno.
L' ustione che occupa
una superficie superiore al 10 % negli adulti e al 5 % nei bambini, comporta
squilibri di carattere generale.
Le ustioni di secondo
e di terzo grado sono delle ferite: esiste per queste il pericolo di infezione.
Nelle ustioni
esiste pericolo di shock e
di disidratazione.
Norme di comportamento:
 ustioni di primo grado: bagnare con acqua fredda, asciugare per
compressione senza strofinare ed impolverare con talco. NON usare applicazioni di ghiaccio,
ustioni di primo grado: bagnare con acqua fredda, asciugare per
compressione senza strofinare ed impolverare con talco. NON usare applicazioni di ghiaccio,
 tutte le altre : medicare asetticamente, usare garza, MAI cotone,
tutte le altre : medicare asetticamente, usare garza, MAI cotone,
 NON aprire le vesciche,
NON aprire le vesciche,
 NON asportare lo strato di cute che forma il tetto delle
vesciche,
NON asportare lo strato di cute che forma il tetto delle
vesciche,
 NON ricoprire le ustioni con pomate o sostanze grasse senza l'indicazione di
un medico,
NON ricoprire le ustioni con pomate o sostanze grasse senza l'indicazione di
un medico,
 dar da bere all'ustionato se vuole, ma NON somministrare bevande alcoliche,
dar da bere all'ustionato se vuole, ma NON somministrare bevande alcoliche,
 mettere il soggetto in posizione orizzontale antishock (declivio di 30
gradi),
mettere il soggetto in posizione orizzontale antishock (declivio di 30
gradi),
 togliere gli abiti, magari tagliandoli onde non farli strofinare
eccessivamente contro la pelle.
togliere gli abiti, magari tagliandoli onde non farli strofinare
eccessivamente contro la pelle.
 In caso di ustioni da corrente elettrica : cercare sia l'ustione di entrata e sia quella di
uscita della c.e. e trattarle entrambe
come ustioni di terzo grado.
In caso di ustioni da corrente elettrica : cercare sia l'ustione di entrata e sia quella di
uscita della c.e. e trattarle entrambe
come ustioni di terzo grado.
 Allontanare dalla pelle tutti gli oggetti metallici che sono buoni
conduttori di calore.
Allontanare dalla pelle tutti gli oggetti metallici che sono buoni
conduttori di calore.
 Se i vestiti sono in fiamme cercare di spegnerli facendo rotolare
l’ustionato per terra o coprendolo con una coperta.
Se i vestiti sono in fiamme cercare di spegnerli facendo rotolare
l’ustionato per terra o coprendolo con una coperta.
Per
le ustioni chimiche da alcali o da acidi forti anche il primo soccorritore deve
agire subito intervenendo contro la concentrazione della sostanza e contro il
tempo di contatto del caustico coi tessuti organici.
Serve
all'uopo un lavaggio con acqua corrente in abbondanza ricordando che alcune
sostanze come l'acido solforico e la calce viva, reagiscono con l'acqua producendo
grande quantità di calore; pertanto in casi di questo tipo il lavaggio deve
essere continuato per almeno 10 minuti.
REGOLA DEL NOVE
(SUPERFICIE
USTIONATA)
Valutazione Approssimativa
Torna all’indice
LESIONI
DA BASSA TEMPERATURA
ASSIDERAMENTO
CONGELAMENTO
Torna all’indice
Assideramento
Abbassamento della temperatura corporea sotto i 35 °C, da esposizione a
basse temperature, abuso di alcool e tranquillanti.
Alle basse
temperature la termoregolazione si affida alla vasocostrizione cutanea onde
limitare la dispersione del calore.
Per via riflessa si
producono i brividi dovuti a contrazioni muscolari destinate ad aumentare la
produzione di calore.
Quando la
termoregolazione non è sufficiente, la temperatura interna tende a scendere e
si instaurano i fenomeni dell'assideramento: cute fredda, polso e respiro
rallentano (frequenza cardiaca sotto i 60 battiti al minuto), i movimenti
diventano lenti e dolorosi, gli arti si presentano arrossati, tumefatti,
dolenti al tatto, con vesciche e anche necrosi, intervengono aritmie, torpore,
perdita della coscienza, arresto del polso e del respiro.
Intervento di primo soccorso:
 respirazione artificiale se presente difficoltà della respirazione,
respirazione artificiale se presente difficoltà della respirazione,
 massaggi e frizioni molto lievi.
massaggi e frizioni molto lievi.
 L'apporto del calore deve essere graduale per cui è
necessario riscaldare molto lentamente il paziente e la parte interessata
avvolgendolo in coperte (anche alluminizzate).
L'apporto del calore deve essere graduale per cui è
necessario riscaldare molto lentamente il paziente e la parte interessata
avvolgendolo in coperte (anche alluminizzate).
 Somministrare piccole quantità di sostanze calde.
Somministrare piccole quantità di sostanze calde.
Torna all’indice
Congelamento
Localmente la vasocostrizione
troppo intensa può dar luogo all'ischemia con aumento della permeabilità
capillare, edema ecc..
Sintomi: 4 gradi di gravità.
 1° grado (edema, rossore)
1° grado (edema, rossore)
 2° grado (vescicolazione)
2° grado (vescicolazione)
 3° grado (perdita di tessuti molli fino allo scheletro)
3° grado (perdita di tessuti molli fino allo scheletro)
 4° grado (perdita di parti comprensive anche di elementi scheletrici).
4° grado (perdita di parti comprensive anche di elementi scheletrici).
Trattamento di
primo soccorso:
medicazione
asettica con garze.
Torna all’indice
EMORRAGIE
Si chiama
emorragia la fuoruscita di sangue dai vasi
sanguigni.
Quando per emorragia
un soggetto perde la metà del suo sangue si verifica l'exitus.
L'emorragia può
essere:
 arteriosa (a getti intermittenti, il sangue è di colore rosso vivo);
arteriosa (a getti intermittenti, il sangue è di colore rosso vivo);
 venosa (a flusso costante, il sangue è di colore rosso scuro) ;
venosa (a flusso costante, il sangue è di colore rosso scuro) ;
ed inoltre può
essere:
 esterna quando il sangue fuoriesce da una ferita o da una via naturale;
esterna quando il sangue fuoriesce da una ferita o da una via naturale;
 interna quando il sangue si versa all'interno del corpo e può evidenziarsi
all'esterno attraverso vie naturali.
interna quando il sangue si versa all'interno del corpo e può evidenziarsi
all'esterno attraverso vie naturali.
Norme di
comportamento
Nelle
emorragie di lieve o di media entità:
 si mantiene il ferito sdraiato sul dorso,
si mantiene il ferito sdraiato sul dorso,
 si esercita una pressione manuale sulla ferita per ottenere un
tamponamento compressivo,
si esercita una pressione manuale sulla ferita per ottenere un
tamponamento compressivo,
 se l'emorragia interessa un arto, quest'ultimo va sollevato,
se l'emorragia interessa un arto, quest'ultimo va sollevato,
 NON vanno somministrati alcolici perché l'alcol è
vasodilatatore.
NON vanno somministrati alcolici perché l'alcol è
vasodilatatore.
Nelle
emorragie gravi, quando è interessata una grossa arteria ci si comporta così:
 la compressione manuale nel sito della ferita è importante ma può non
essere sufficiente;
la compressione manuale nel sito della ferita è importante ma può non
essere sufficiente;
 occorre perciò comprimere il grosso vaso che si trova a monte della
ferita.
occorre perciò comprimere il grosso vaso che si trova a monte della
ferita.
Solo in questo modo si può tentare di interrompere almeno
temporaneamente il flusso di sangue che il cuore pompa verso la zona lesa.
Quest' intervento va fatto subito altrimenti la persona
muore dissanguata in pochi minuti.
Tutti i soccorritori dovrebbero conoscere i punti di
compressione a distanza e l'uso del laccio emostatico.
Se si sospetta una emorragia interna chiedere al
malato se ha subito traumi recenti al torace o all’addome, controllare se la
frequenza cardiaca è aumentata, se è presente sudorazione fredda. Se il malato
è confuso metterlo in posizione di sicurezza. Chiedere aiuto.
In caso di emorragia esterna venosa comprimere la
ferita con garze sterili o stoffa pulita di colore chiaro per vedere facilmente
se l’emorragia non cessa, fasciare senza interrompere la circolazione e
mantenere l’arto ferito più alto per ridurre l’afflusso di sangue.
Torna all’indice
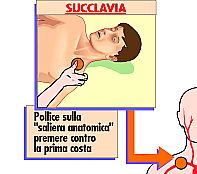
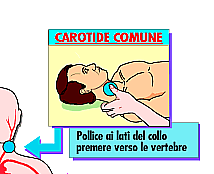
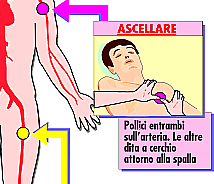
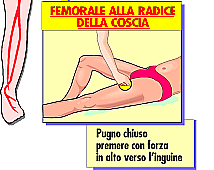
I
punti di compressione
a distanza
I punti di
compressione a distanza hanno lo scopo di controllare le gravi emorragie e non
sono localizzati sul punto della ferita stessa ma tra questa ed il cuore.
La compressione deve essere fatta in un punto al disotto
del quale si trovi un osso come base di appoggio.
Solo così è
possibile tentare di interrompere e quindi di bloccare almeno temporaneamente
il flusso di sangue pompato dal cuore verso la zona lesa.
Nelle manovre di compressione
per quanto riguarda collo ed arto superiore, la posizione dell'infortunato deve
essere seduta o semisdraiata perché il sangue arterioso arriva dal cuore ed è
diretto quindi verso l'alto.
Negli altri casi è
bene che il ferito stia supino.

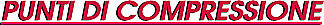

 EMORRAGIE DA CAVITA' NATURALI
EMORRAGIE DA CAVITA' NATURALI
 USO DEL LACCIO EMOSTATICO
USO DEL LACCIO EMOSTATICO
Torna all’indice
Emorragie
da cavità naturali
 APPARATO GENITALE FEMMINILE
APPARATO GENITALE FEMMINILE
 BOCCA
BOCCA
 INTESTINO
INTESTINO
 NASO
NASO
 ORECCHIO
ORECCHIO
 VIE URINARIE
VIE URINARIE
Torna all’indice
Dall'apparato genitale
femminile
Il sangue che esce
dall'apparato genitale femminile fuori dal periodo mestruale si chiama metrorragia.
Il primo soccorso:
Mettere la paziente
sdraiata e con gli arti inferiori sollevati, anche il trasporto va fatto in
questa posizione.
Torna all’indice
Dalla bocca
Se si tratta di lesioni del cavo
orale (emoftoe) il sangue è misto a saliva.
Per questo tipo
di lesioni occorre :
tenere ghiaccio in bocca, esercitare compressione manuale
con tampone di garza sterile;
nei casi gravi effettuare il trasporto del malato in
Posizione Laterale di Sicurezza.
 Se si tratta di sangue proveniente dall'apparato
respiratorio (emottisi) il sangue è roseo e schiumoso perché misto ad aria.
Se si tratta di sangue proveniente dall'apparato
respiratorio (emottisi) il sangue è roseo e schiumoso perché misto ad aria.
Non ci sono conati
di vomito ma sovente è un accesso di tosse che apre il quadro
emorragico.
Le cause possono
essere patologiche (tbc polmonare, ascesso polmonare)
traumatiche (frattura costale, corpi estranei nei bronchi, contusioni
toraciche) ma il primo soccorso è sempre lo stesso:
tranquillizzare il paziente,
NON farlo parlare,
liberarlo da indumenti particolarmente costrittivi,
tenere il soggetto in posizione semiseduta o, se c'è stato
trauma, far decombere il paziente sul lato colpito in attesa del trasporto in
ospedale.
 Se si tratta di sangue proveniente dall'apparato
digerente (ematemesi) il sangue è di colore scuro se ha subito un processo di
digestione (affezioni g. duodenali), è di colore rosso vivo se è dovuto a
rottura di una varice esofagea.
Se si tratta di sangue proveniente dall'apparato
digerente (ematemesi) il sangue è di colore scuro se ha subito un processo di
digestione (affezioni g. duodenali), è di colore rosso vivo se è dovuto a
rottura di una varice esofagea.
Possono essere
presenti i primi segni di shock.
Il primo soccorso:
in attesa del trasporto si opera mantenendo il paziente
immobile e semisdraiato, evitando la somministrazione di cibi di conforto o
bevande e, se possibile, con una borsa di ghiaccio sull'epigastrio.
Torna all’indice
Dall'intestino
 Se il sangue che esce dal retto (emorragia rettale) è di colore rosso naturale,
può essere provocato da condizioni patologiche locali come polipo, tumore,
ulcerazioni (ragadi), emorroidi;
Se il sangue che esce dal retto (emorragia rettale) è di colore rosso naturale,
può essere provocato da condizioni patologiche locali come polipo, tumore,
ulcerazioni (ragadi), emorroidi;
 Se il sangue che esce dal retto è di colore rosso scuro o nero del tutto,
di odore tipico, si tratta di emorragia (melena) che proviene da lontano (es.
ulcera gastroduodenale) ed avvenuta parecchio tempo prima.
Se il sangue che esce dal retto è di colore rosso scuro o nero del tutto,
di odore tipico, si tratta di emorragia (melena) che proviene da lontano (es.
ulcera gastroduodenale) ed avvenuta parecchio tempo prima.
Il malato deve essere tenuto sdraiato a gambe sollevate ed immobile in
attesa del trasporto in ospedale.
Torna all’indice
Dal naso
 Se si tratta di epistassi comuni di origine patologica si comprime la
narice che sanguina, si praticano impacchi freddi sulla fronte e sulla nuca
mantenendo la testa inclinata in avanti;
Se si tratta di epistassi comuni di origine patologica si comprime la
narice che sanguina, si praticano impacchi freddi sulla fronte e sulla nuca
mantenendo la testa inclinata in avanti;
 Non introdurre cotone emostatico nel naso,
Non introdurre cotone emostatico nel naso,
 Evitare di soffiarsi il naso per 24 ore,
Evitare di soffiarsi il naso per 24 ore,
 Se il paziente ha subito un trauma cranico, l'epistassi può essere l'espressione di una
frattura della base cranica; in questo caso non si deve procedere ad alcuna
manovra di compressione sulle narici.
Se il paziente ha subito un trauma cranico, l'epistassi può essere l'espressione di una
frattura della base cranica; in questo caso non si deve procedere ad alcuna
manovra di compressione sulle narici.
Torna all’indice
Dall'orecchio
 Se si tratta di un'otorragia causata da un trauma locale, occorre portare
senza urgenza ma con sollecitudine il paziente dal medico per accertamento e
cura;
Se si tratta di un'otorragia causata da un trauma locale, occorre portare
senza urgenza ma con sollecitudine il paziente dal medico per accertamento e
cura;
 Se si tratta di un'otorragia secondaria ad un trauma cranico, la situazione
è di estrema gravità.
Se si tratta di un'otorragia secondaria ad un trauma cranico, la situazione
è di estrema gravità.
In questo secondo
caso occorre:
NON cercare di tamponare,
lasciare che il sangue esca liberamente,
praticare impacchi freddi sul cranio,
far assumere all'infortunato la posizione di
sicurezza se il trasporto immediato non
è possibile.
Torna all’indice
Dalle vie urinarie
Il sangue dalle vie
urinarie (ematuria) può derivare da cause patologiche (renali, vescicali) o
traumatiche (renale, vescicale o anche delle ossa del bacino con sfondamento
vescicale).
 Se si tratta di forma imponente: il paziente va mantenuto sdraiato con
arti inferiori sollevati (pericolo di shock) e con le particolari precauzioni che si adottano tutte le
volte che si sospetta la coesistenza anche di un trauma vertebrale.
Se si tratta di forma imponente: il paziente va mantenuto sdraiato con
arti inferiori sollevati (pericolo di shock) e con le particolari precauzioni che si adottano tutte le
volte che si sospetta la coesistenza anche di un trauma vertebrale.
Torna all’indice
Uso
del laccio emostatico
In tutti i casi di
ferita agli arti è possibile adoperare il laccio emostatico ma occorre sempre
tener presente che il suo uso è molto rischioso perché viene a privare tutti i
tessuti a valle di ogni apporto di ossigeno.
Materiale
Normalmente si usa un tubo di gomma o di altro materiale
elastico; si possono usare anche ampie strisce di stoffa o cinture di cuoio;
sono da bandire i materiali rigidi: spago, nylon, fili di ferro ecc.
Come si applica
A cappio, ad ansa.
Indicazione
Si applica solo
in uno dei seguenti casi:
 amputazione o semiamputazione di un arto;
amputazione o semiamputazione di un arto;
 emorragia inarrestabile in caso di insuccesso della compressione manuale
dell'ascella o del braccio, dell' inguine o della coscia;
emorragia inarrestabile in caso di insuccesso della compressione manuale
dell'ascella o del braccio, dell' inguine o della coscia;
 schiacciamento di un arto (in questo caso occorre mettere un laccio prima
di togliere il peso che gravando sull'arto aveva l'effetto di bloccare anche
un'eventuale emorragia);
schiacciamento di un arto (in questo caso occorre mettere un laccio prima
di togliere il peso che gravando sull'arto aveva l'effetto di bloccare anche
un'eventuale emorragia);
 fratture esposte sulle quali è poco prudente esercitare manovre di
compressione;
fratture esposte sulle quali è poco prudente esercitare manovre di
compressione;
 quando i feriti sono molti ed i primi soccorritori sono in pochi.
quando i feriti sono molti ed i primi soccorritori sono in pochi.
Dove si applica
Al braccio ed alla coscia.
Non serve applicarlo all'avambraccio ed alla gamba dove i
grossi vasi passano fra due ossa e quindi stringerli con un laccio può essere
solo dannoso.
Regola generale:
segnare sempre
l'ora in cui il laccio viene applicato perché la sua permanenza troppo
prolungata può essere dannosissima. Non tenere la fasciatura stretta per più di
45 minuti. Superato tale tempo allentare la fasciatura per alcuni minuti (2)
tamponando la ferita. Ripetere quindi la fasciatura.
Non bloccare la
fasciatura con nodi ma usare un bastoncino che permetta di stringerla
progressivamente.
Alla sua rimozione deve sempre
assistere un medico.
Torna all’indice
LESIONI
DA FOLGORAZIONE
In Italia il numero
degli incidenti mortali dovuti alla corrente elettrica, comprendendovi anche quelli che si verificano entro le
pareti domestiche, è molto elevato: qualche centinaio
all'anno.
Questo numero
non è inferiore a quello delle grandi catastrofi nazionali e per di più si
ripete ogni anno.
Effetti lesivi delle scariche
elettriche sul corpo umano
Scariche elettriche
sia naturali (fulmini) che artificiali
(elettricità ad uso industriale o domestico)
possono indurre effetti lesivi sul corpo umano (elettrocuzione).
A secondo che la
scarica sia naturale o artificiale si parla di fulminazione o folgorazione.
Il primo incidente
di elettrocuzione
fatale per l'uomo avvenne nel 1879 e fu provocato da una scarica di corrente alternata di 250 volt.
Attualmente gli
incidenti di questo tipo rappresentano circa il 4 % degli infortuni mortali sul
lavoro.
Non intervenire se la persona è ancora a contato o in
vicinanza di una sorgente elettrica ad alto voltaggio (mantenere una distanza
di almeno 3 metri).
Interrompere il contatto elettrico con materiale isolante e
isolarsi dal terreno con un pezzo di legno, per maggiore sicurezza.





O CESOIA CON
MANICO ISOLANTE




MEDICAZIONI
STERILI SULLE USTIONI
Torna all’indice
INFARTO
DEL MIOCARDIO
Nessuno potrà mai pretendere
che il primo soccorritore sia in grado di fare una diagnosi di infarto del
miocardio, ma può accadere che ci si trovi improvvisamente di fronte ad un
soggetto che presenta, durante l'attività lavorativa o anche al di fuori di
questa, un dolore che dal centro del torace si irradia verso le zone vicine con
le caratteristiche del dolore anginoso.
Generalmente il
soggetto stesso sa già di cosa si tratta e con la sua descrizione concorre a mettere
il soccorritore sulla buona strada.
Per fortuna nella
maggior parte dei casi il dolore toracico non è dovuto all'infarto ma ad altre
cause e tutte meno gravi e/o che non rientrano nei casi di emergenza; tuttavia
è bene tener presente la causa e la sintomatologia dell'infarto perché in
questo caso l'unica speranza di salvezza è riposta nella sollecitudine con la
quale l'infortunato viene adeguatamente soccorso.
Infarto miocardiaco
Causa:
I sintomi del dolore cardiaco - riferito come opprimente e
costrittivo - si rendono manifesti quando non vi è un sufficiente apporto di
sangue e di ossigeno al cuore.
L'insufficiente
irrorazione del muscolo cardiaco può causare:
 angina pectoris per spasmo transitorio di una delle arterie coronariche
caratterizzato da dolore temporaneo seguito da completa remissione;
angina pectoris per spasmo transitorio di una delle arterie coronariche
caratterizzato da dolore temporaneo seguito da completa remissione;
 infarto del miocardio per occlusione di un vaso coronarico e conseguente
necrosi di una parte della muscolatura cardiaca.
infarto del miocardio per occlusione di un vaso coronarico e conseguente
necrosi di una parte della muscolatura cardiaca.
Segni di possibile infarto del miocardio:
Dolore che dura da qualche minuto, descritto
come costrittivo ed opprimente, riferito al centro del torace, irradiato
alla parte superiore dell'addome, ad una spalla, ad un braccio
(generalmente il sinistro) , al collo o alla mandibola.
|
|

Respiro affannoso che tende a migliorare col
riposo a sedere e che si aggrava nel movimento o nella posizione sdraiata;
|
|

ansia con sensazione di morte imminente;
|
|

 sudorazione
profusa; sudorazione
profusa;
 pallore
o colorito cianotico del volto e delle mucose visibili; pallore
o colorito cianotico del volto e delle mucose visibili;
nausea o vomito;
|
|


Norme di comportamento
del primo soccorritore
 Non somministrare sostanze alcoliche.
Non somministrare sostanze alcoliche.
 Non posizionare gli arti inferiori in alto.
Non posizionare gli arti inferiori in alto.
 Non somministrare cibo.
Non somministrare cibo.
 Se cosciente chiedere se assume farmaci antianginosi.
Se cosciente chiedere se assume farmaci antianginosi.
 Metterlo in posizione semiseduta per favorire la respirazione.
Metterlo in posizione semiseduta per favorire la respirazione.
 Mantenerlo coperto per evitare raffreddamenti.
Mantenerlo coperto per evitare raffreddamenti.
 Cercare di rassicurarlo.
Cercare di rassicurarlo.
 Se il dolore dura già da oltre due minuti e le circostanze presenti fanno
pensare ad un infarto, è preferibile NON attendere aiuto ma provvedere al trasporto del
paziente verso un'unità coronarica.
Se il dolore dura già da oltre due minuti e le circostanze presenti fanno
pensare ad un infarto, è preferibile NON attendere aiuto ma provvedere al trasporto del
paziente verso un'unità coronarica.
 Occorre evitare soluzioni intermedie perché la sorte dell'infartuato è
affidata esclusivamente alla rapidità con la quale si può provvedere ad un
adeguato soccorso definitivo che solo un'unità coronarica può assicurare.
Occorre evitare soluzioni intermedie perché la sorte dell'infartuato è
affidata esclusivamente alla rapidità con la quale si può provvedere ad un
adeguato soccorso definitivo che solo un'unità coronarica può assicurare.
 Se nel frattempo il respiro dovesse cessare ed il primo soccorritore ne
conosce la tecnica è indicato il massaggio cardiaco (vedi grafico).
Se nel frattempo il respiro dovesse cessare ed il primo soccorritore ne
conosce la tecnica è indicato il massaggio cardiaco (vedi grafico).
Chiedere subito aiuto per
trasporto RAPIDO
ad un CENTRO DI
RIANIMAZIONE
Se il respiro
cessa
ed è presente un esperto:
MASSAGGIO CARDIACO
Torna all’indice
LESIONI
DELL'OCCHIO
Le
lesioni dell'occhio che possono interessare il primo soccorritore sono:
 corpi estranei liberi nell'occhio,
corpi estranei liberi nell'occhio,
 oggetti penetrati nell'occhio,
oggetti penetrati nell'occhio,
 lesioni da caustici,
lesioni da caustici,
 tagli e contusioni
tagli e contusioni
Le cose da non farsi
 NON consentire che il paziente si strofini gli occhi,
NON consentire che il paziente si strofini gli occhi,
 NON tentare di rimuovere lenti a contatto o altro corpo estraneo visibile ma
fisso.
NON tentare di rimuovere lenti a contatto o altro corpo estraneo visibile ma
fisso.








Per lesioni da liquido
caustico
 lavare l'occhio con acqua abbondante per almeno dieci minuti,
lavare l'occhio con acqua abbondante per almeno dieci minuti,
 cercare di NON contaminare l'occhio eventualmente illeso,
cercare di NON contaminare l'occhio eventualmente illeso,
 NON tentare di asportare eventuali lenti a contatto,
NON tentare di asportare eventuali lenti a contatto,
 NON permettere che la persona si strofini l'occhio,
NON permettere che la persona si strofini l'occhio,
 NON tentare di lavare l'occhio con sostanze
neutralizzanti.
NON tentare di lavare l'occhio con sostanze
neutralizzanti.
Corpi
estranei nell'occhio
Se si tratta di un corpo libero o invisibile
Segni di corpo
estraneo negli occhi: dolore bruciante, arrossamento della congiuntiva,
lacrimazione e fotofobia (ipersensibilità alla luce).
 la sola lacrimazione può di per se stessa rimuovere un piccolo corpo
estraneo mobile.
la sola lacrimazione può di per se stessa rimuovere un piccolo corpo
estraneo mobile.
 Può essere utile anche un lavaggio fatto con acqua tiepida tenendo il
capo inclinato in modo da fare scorrere l’acqua da un lato.
Può essere utile anche un lavaggio fatto con acqua tiepida tenendo il
capo inclinato in modo da fare scorrere l’acqua da un lato.
 Cercare il corpo estraneo sotto la palpebra inferiore, sugli angoli delle
palpebre e sotto la palpebra inferiore: in questo caso si invita il paziente a
guardare verso il basso e si ribalta in alto la palpebra usando un bastoncino
come appoggio; si può tentare di rimuovere il corpo estraneo con la punta di un
fazzoletto pulito: non utilizzare garze o altro materiale che possa perdere
filamenti.
Cercare il corpo estraneo sotto la palpebra inferiore, sugli angoli delle
palpebre e sotto la palpebra inferiore: in questo caso si invita il paziente a
guardare verso il basso e si ribalta in alto la palpebra usando un bastoncino
come appoggio; si può tentare di rimuovere il corpo estraneo con la punta di un
fazzoletto pulito: non utilizzare garze o altro materiale che possa perdere
filamenti.
 Se col lavaggio non si riesce nell'intento occorre coprire entrambi gli
occhi con compresse di garza sterile o con panno pulito e portare il paziente
in ambulatorio medico.
Se col lavaggio non si riesce nell'intento occorre coprire entrambi gli
occhi con compresse di garza sterile o con panno pulito e portare il paziente
in ambulatorio medico.
 Se col lavaggio si riesce ad asportare il corpo mobile e l'irritazione
continua, occorre ugualmente ricorrere alle cure di un medico perché può
essersi verificato un graffio sulla cornea, evenienza frequente ma non grave
quando è superficiale.
Se col lavaggio si riesce ad asportare il corpo mobile e l'irritazione
continua, occorre ugualmente ricorrere alle cure di un medico perché può
essersi verificato un graffio sulla cornea, evenienza frequente ma non grave
quando è superficiale.
Ferite con o
senza ritenzione
di corpo
estraneo
Se si tratta di
un oggetto penetrante nell'occhio:
 NON bisogna tentare di estrarre un oggetto penetrante,
NON bisogna tentare di estrarre un oggetto penetrante,
 NON va consentito che lo stesso paziente si strofini l'occhio
o soltanto lo comprima,
NON va consentito che lo stesso paziente si strofini l'occhio
o soltanto lo comprima,
 occorre tutelare l'occhio come descritto nella figura e portare subito il
paziente al Pronto Soccorso.
occorre tutelare l'occhio come descritto nella figura e portare subito il
paziente al Pronto Soccorso.
Torna
all’indice
CONVULSIONI
Si intende per convulsione
una sintomatologia caratterizzata da contrazioni toniche o/e cloniche del
sistema muscolare di tutto il corpo.
Al primo soccorritore possono interessare le crisi
epilettiche e quelle isteriche.
Crisi
epilettiche:
Le crisi epilettiche si
dividono come segue:
 Grande male: Inizia con perdita improvvisa della coscienza,
caduta a terra senza che intervenga alcuna istintiva difesa, spasmo tonico dei
muscoli cui seguono contrazioni tonico - cloniche senza ritmo preciso, apnea
con cianosi, salivazione abbondante che si palesa come bava alla bocca,
morsicatura della lingua, sudorazione, possibile perdita di urina e feci.
Grande male: Inizia con perdita improvvisa della coscienza,
caduta a terra senza che intervenga alcuna istintiva difesa, spasmo tonico dei
muscoli cui seguono contrazioni tonico - cloniche senza ritmo preciso, apnea
con cianosi, salivazione abbondante che si palesa come bava alla bocca,
morsicatura della lingua, sudorazione, possibile perdita di urina e feci.
 Dopo breve periodo le contrazioni si esauriscono, il respiro si fa
profondo, segue un breve periodo di sopore ed il paziente reintegra
gradualmente lo stato di coscienza con un certo grado di confusione mentale.
Dopo breve periodo le contrazioni si esauriscono, il respiro si fa
profondo, segue un breve periodo di sopore ed il paziente reintegra
gradualmente lo stato di coscienza con un certo grado di confusione mentale.
 Piccolo male: Colpisce prevalentemente i bambini ma può intervenire
anche in persone di una certa età.
Piccolo male: Colpisce prevalentemente i bambini ma può intervenire
anche in persone di una certa età.
 E' caratterizzato da una temporanea perdita della coscienza (assenza ).
E' caratterizzato da una temporanea perdita della coscienza (assenza ).
 Epilessia parziale o focale: Si tratta di convulsioni che insorgono per foci
epilettici a sede corticale e dipendono quindi dalla localizzazione, dalla
natura e dalla estensione della lesione cerebrale.
Epilessia parziale o focale: Si tratta di convulsioni che insorgono per foci
epilettici a sede corticale e dipendono quindi dalla localizzazione, dalla
natura e dalla estensione della lesione cerebrale.
Durante la crisi convulsiva il primo soccorritore:
NON dovrà cercare di
contenere ad ogni costo le contrazioni muscolari; si limiterà a mantenere il
soggetto sdraiato sopra un tappeto, una stuoia o un materasso onde evitare che
si ferisca; a disporre fra i denti un pezzo di stoffa arrotolata, affinché non
si morda la lingua; ad assisterlo psicologicamente nella fase del risveglio.
Crisi
isteriche
Generalmente la crisi
isterica viene preceduta da momenti di
depressione, malumore, tristezza, dolori variamente localizzati e magari anche
allucinazioni; esse vengono "recitate", sempre in presenza di persone
e magari con una fase convulsiva caratterizzata da torsioni ed atteggiamenti
drammatici che esprimono pena.
La coscienza non è
mai persa del tutto e se il paziente cade a terra, attua movimenti istintivi di
protezione.
Il soccorritore può
usare modi bruschi nel trattenere il soggetto ma deve allontanare gli astanti
che compatiscono e "fanno pubblico ascolto"
Torna all’indice
SOFFOCAMENTO
"ab ingestis"
Cause:
Un episodio di
soffocamento a causa di sostanze solide (cibo o protesi dentaria) semiliquide
(mucosità, sangue ecc.) o liquide (bevande, o acqua da annegamento), penetrate
nelle vie aeree può mettere acutamente in pericolo la vita. Se l’impossibilità
completa alla respirazione dura per più di 4 minuti può essere mortale.
Naturalmente
l'occlusione delle vie aeree può accadere per altre evenienze sempre possibili
in incidenti traumatici o per la presenza nel cavo orale di dentiere o per
altri corpi estranei provenienti dall'esterno.
Le persone
maggiormente esposte ad accidenti spontanei sono i bambini e le persone
anziane.
Le situazioni di
maggior rischio sono il mangiare con frettolosa avidità, la sonnolenza, gli
stati di grave affaticamento o di esaurimento, l'uso di psicofarmaci specie se
adoperati a dosaggi elevati e per lunghi periodi.

Una brusca compressione sulla regione epigastrica
provoca, per innalzamento del diaframma, una fuori uscita di aria attraverso la
trachea e la glottide
Trattamento
La respirazione artificiale NON è indicata.
Tuttavia eccezionalmente, nei rari casi in cui la
respirazione bocca a bocca riesce a spingere un corpo estraneo, fermato in
trachea, più in basso fino a fargli imboccare uno dei due bronchi, è possibile
che almeno l'altro polmone riprenda a respirare.
L'unica manovra incruenta che si può praticare senza ricorrere ad interventi strumentali
è quella
di Heimlich.
Questa si basa sulla premessa che, nella maggior parte dei
casi di soffocamento ostruttivo, il soggetto venga colpito in piena fase
inspiratoria (altrimenti il bolo non verrebbe risucchiato verso la trachea) e
quindi con i polmoni ripieni o quasi ripieni di aria.
Provocando l'espulsione forzata e brusca di questa massa
d'aria si cerca appunto di scacciare verso l'alto il bolo o il corpo estraneo
che ha bloccato il tratto glottideo a somiglianza di quando si può far saltare
il tappo di una bottiglia di plastica che venga bruscamente ed energicamente
spremuta fra le mani.
La manovra vera e propria consiste nell'esercitare
un'intensa e brusca pressione della regione epigastrica in corrispondenza dello
stomaco e del fegato.
Così facendo si produce un innalzamento del diaframma di
parecchi centimetri e si riesce a scacciare dal torace una cospicua massa
d'aria che, fuor uscendo violentemente attraverso la trachea e la glottide,
spingerà verso l'esterno il corpo estraneo. Tale manovra va ripetuta se non si
ottiene l’espulsione del corpo estraneo.
La manovra è
valida anche in caso di annegamento per ottenere
l'espulsione dell'acqua penetrata nelle vie aeree.
Come tutte le manovre piuttosto brutali, giustificate per
altro dalla estrema gravità ed urgenza delle indicazioni, anche questa non è
esente da eventuali effetti indesiderati: frattura costale, interruzione di gravidanza,
rottura di organi interni.
Se dopo l’espulsione del corpo estraneo la respirazione
non riprende spontaneamente bisogna iniziare la respirazione artificiale.
Se il corpo estraneo è in bocca o nelle primissime
vie aeree inclinate la testa del malato da una parte e con le dita cercate di
rimuoverlo.
Nel caso di un bambino piccolo prenderlo per i piedi
e metterlo a testa in giù, quindi col palmo della mano colpire tre-quattro
volte tra le scapole.
Nel caso di un bambino più grande stando seduti mettetelo
a cavalcioni sulle ginocchia e percuotete tra le scapole.
Torna all’indice
DISPNEA
L’affanno respiratorio (dispnea) può essere causato da malattie acute o croniche dell’apparato
respiratorio (bronchite, asma, enfisema, ...)o da disturbi cardiaci che intervengono
quando per insufficienza della pompa cardiaca, i liquidi ristagnano nel
polmone.
E’ segno
di stato grave se l’affanno è accompagnato da:
 dolore al petto, alla spalla, alla mascella o alla parte superiore
dell’addome;
dolore al petto, alla spalla, alla mascella o alla parte superiore
dell’addome;
 sudorazione con cute fredda ed umida;
sudorazione con cute fredda ed umida;
 nausea, vomito...
nausea, vomito...
Cose da farsi:
 slacciare gli indumenti attorno al collo ed all’addome;
slacciare gli indumenti attorno al collo ed all’addome;
 mantenere la persona seduta o semisdraiata.
mantenere la persona seduta o semisdraiata.
 Vedi: massaggio cardiaco e respirazione artificiale.
Vedi: massaggio cardiaco e respirazione artificiale.
Qualora fossero
presenti i segni di gravità (infarto cardiaco): chiedere aiuto e predisporre
per il trasporto immediato in un ospedale attrezzato per la rianimazione
cardiologica.
Non
somministrare bevande.
In caso di attacco di asma fare
assumere al malato la posizione seduta (mai sdraiato), arieggiare l’ambiente,
allentare i vestiti, rassicurarlo ed aiutarlo ad espirare.
Se assume spray
o farmaci per l’asma cercare il farmaco nei suoi indumenti.
Torna all’indice
VOMITO
Si intende per vomito quel meccanismo fisiologico che per via riflessa ed
involontaria consente lo svuotamento del contenuto gastrico.
In condizioni
patologiche il vomito discende da stimolazione proveniente da:
 affezioni dell’apparato gastroenterico quali: indigestione, gastrite, enterite,
appendicite, crisi dolorose addominali (colica epato - biliare),
affezioni dell’apparato gastroenterico quali: indigestione, gastrite, enterite,
appendicite, crisi dolorose addominali (colica epato - biliare),
 apparato urinario: colica renale,
apparato urinario: colica renale,
 apparato cardiocircolatorio: cardiopatie con cardiomegalia, pericardite
essudativa, infarto del miocardio,
apparato cardiocircolatorio: cardiopatie con cardiomegalia, pericardite
essudativa, infarto del miocardio,
 affezioni dell’orecchio interno come labirintite, sindrome di Ménière,
affezioni dell’orecchio interno come labirintite, sindrome di Ménière,
 affezioni del sistema nervoso centrale: ipertensione endocranica, tumori cerebrali, trauma
cranico,
affezioni del sistema nervoso centrale: ipertensione endocranica, tumori cerebrali, trauma
cranico,
 tossici endogeni ed esogeni e farmaci: alcol, tabacco, uremia, tossicosi gravidica,
stupefacenti, sostanze caustiche ed altre forme di avvelenamenti,
tossici endogeni ed esogeni e farmaci: alcol, tabacco, uremia, tossicosi gravidica,
stupefacenti, sostanze caustiche ed altre forme di avvelenamenti,
 cinetosi: mal di mare, mal d’auto.
cinetosi: mal di mare, mal d’auto.
Per la
sua origine diversificata il vomito può essere espressione di alterazioni anche
gravi.
Generalmente
in questi ultimi casi il vomito è accompagnato anche da altri sintomi a carico
degli organi responsabili.
I
caratteri del vomito sono influenzati dai moventi causali da cui esso deriva e
le norme di comportamento dei soccorritori saranno adeguate alle cause stesse.
Torna all’indice
SVENIMENTO
Lo svenimento è un
fenomeno caratterizzato dalla tendenza alla perdita di coscienza e preceduto a
volte da vertigini o/e nausea o/e pallore o/e sudorazione.
Può essere fenomeno
passeggero (detto anche lipotimia) dovuto ad insufficiente irrorazione del
cervello (causata da ipotensione, stanchezza, calore eccessivo, permanenza in
ambienti chiusi, affaticamento, trauma psichico ecc.); ma può insorgere anche
in forma grave come conseguenza di malattie come il diabete, l’insufficienza
renale, epatica, traumatismi, intossicazione, ecc.
Le cose da non farsi:
 il primo soccorritore NON è
tenuto a fare subito una diagnosi;
il primo soccorritore NON è
tenuto a fare subito una diagnosi;
 NON deve somministrare alcolici (questi, dilatando i
vasi, abbassano la pressione riducendo ancora di più l’afflusso di sangue al
cervello);
NON deve somministrare alcolici (questi, dilatando i
vasi, abbassano la pressione riducendo ancora di più l’afflusso di sangue al
cervello);
 NON deve somministrare altre bevande perché in stato di
incoscienza non si controlla la deglutizione;
NON deve somministrare altre bevande perché in stato di
incoscienza non si controlla la deglutizione;
 NON deve spruzzare acqua fredda sul viso;
NON deve spruzzare acqua fredda sul viso;
 NON deve scuotere la persona e tanto meno schiaffeggiarla
nell’intento di svegliarla;
NON deve scuotere la persona e tanto meno schiaffeggiarla
nell’intento di svegliarla;
 NON deve somministrare
sali da annusare;
NON deve somministrare
sali da annusare;
 NON deve aiutare la persona ad alzarsi qualora questa
faccia cenno di volerlo fare subito, ma insistere affinché tenga ancora per
qualche istante la posizione sdraiata;
NON deve aiutare la persona ad alzarsi qualora questa
faccia cenno di volerlo fare subito, ma insistere affinché tenga ancora per
qualche istante la posizione sdraiata;
 NON girare il collo o il tronco quando si sospetta una
lesione
NON girare il collo o il tronco quando si sospetta una
lesione
 della colonna ( posizione di sicurezza ! ).
della colonna ( posizione di sicurezza ! ).
 Le cose che si possono
fare:
Le cose che si possono
fare:
 se la persona è pallida, lasciarla supina con gli arti inferiori
leggermente sollevati rispetto al tronco;
se la persona è pallida, lasciarla supina con gli arti inferiori
leggermente sollevati rispetto al tronco;
 se è manifestamente congesta in volto la persona va lasciata seduta o
semisdraiata;
se è manifestamente congesta in volto la persona va lasciata seduta o
semisdraiata;
 slacciare gli indumenti costrittivi attorno al collo ed all’addome;
slacciare gli indumenti costrittivi attorno al collo ed all’addome;
 controllare lo stato della respirazione e del polso;
controllare lo stato della respirazione e del polso;
 controllare l’affollamento attorno alla persona svenuta;
controllare l’affollamento attorno alla persona svenuta;
 assistere la persona nel momento del risveglio.
assistere la persona nel momento del risveglio.
Torna all’indice
ANNEGAMENTO
Negli incidenti in
acqua e quando una persona corre evidente rischio di annegare è essenziale
raggiungere rapidamente l’infortunato e portarlo in salvo.
Tuttavia occorre
tener presente:
 che il primo soccorritore non corra rischi eccessivi ;
che il primo soccorritore non corra rischi eccessivi ;
 che la vittima, specie se il malore è la conseguenza di un tuffo in poca
acqua, possa aver subito un trauma del collo o della schiena .
che la vittima, specie se il malore è la conseguenza di un tuffo in poca
acqua, possa aver subito un trauma del collo o della schiena .
Tenendo
presente che le fratture del
collo dovute a tuffi sono cause comuni di annegamento, nella manovra di
salvataggio di una persona che ha perso la conoscenza è doveroso evitare di
fargli piegare o girare il collo.
Una
volta portato a terra l’infortunato ed in assenza di attività respiratoria
occorre iniziare al più presto la rianimazione ( respirazione artificiale e, se del caso, massaggio cardiaco
).
Se c’è attività respiratoria con paziente cosciente e che
tossisce:
 metterlo in posizione di sicurezza in modo che possa espellere da solo
gran parte del liquido.
metterlo in posizione di sicurezza in modo che possa espellere da solo
gran parte del liquido.
 E’ possibile aiutarlo con lievi pressioni alla base del torace.
E’ possibile aiutarlo con lievi pressioni alla base del torace.
 Controllare il battito cardiaco.
Controllare il battito cardiaco.
 Mettergli abiti asciutti e tenerlo al caldo.
Mettergli abiti asciutti e tenerlo al caldo.
Se c’è attività respiratoria con paziente
incosciente:
 va favorito il drenaggio di acqua dalla bocca ( posizione di sicurezza ) ponendolo su un fianco e controllando che non vi
siano ostacoli.
va favorito il drenaggio di acqua dalla bocca ( posizione di sicurezza ) ponendolo su un fianco e controllando che non vi
siano ostacoli.
 va gradatamente riscaldata evitando di farlo rapidamente o con una forte
sorgente di calore.
va gradatamente riscaldata evitando di farlo rapidamente o con una forte
sorgente di calore.
E' opportuno:
 NON somministrare bevande alcoliche
NON somministrare bevande alcoliche
 NON desistere troppo presto dalle manovre di
rianimazione.
NON desistere troppo presto dalle manovre di
rianimazione.
Si conoscono
casi di persone che si sono riprese dopo 20 minuti di permanenza sotto l’acqua
e dopo 3 ore di respirazione
artificiale continua.
Una volta ripristinata l’attività respiratoria l’infortunato
potrà attendere i soccorsi in posizione di sicurezza.
Torna all’indice
CRAMPI
Si intende per crampo una contrazione muscolare tonica
improvvisa e dolorosa.
Causa:
affaticamento
raffreddamento eccessivo
perdita di sali o fluidi per vomito, diarrea, sudorazione
eccessivi.
Frequenza in ambito
lavorativo:
Si osservano in coloro che lavorano in ambienti
surriscaldati (fuochisti, minatori, lavoratori in genere che operano in
ambienti caldi ed umidi).
Cosa non fare:
Ripetere lo stesso movimento articolare che ha determinato
il crampo.
Cosa fare:
Crampo della mano: mantenere in estensione le dita e
piegarle all’indietro facendo pressione sui polpastrelli.
--------------------------------------------------------------------------------
Crampo del piede: mantenere le dita del piede in estensione forzata.
Spingere le dita verso l’alto
o invitare il soggetto a mettersi in punta di piedi con il calcagno
sollevato dal suolo.
|
|
Crampo del polpaccio: con la persona seduta mantenere il piede in
flessione forzata sulla gamba.
|
|

Crampo della coscia: con la persona seduta, mantenere la gamba in
distensione forzata
e tutto l’arto inferiore flesso sul bacino.
Per tenere la gamba diritta afferrare con una mano il calcagno e
spingere con l’altra mano il ginocchio verso il basso.
|
|

Se il crampo è dovuto ad eccessiva perdita di sali o
fluidi corporei, somministrare all’interessato
acqua tiepida salata (2,5 di sale su 300 ml. di acqua).
Torna all’indice
ICTUS
Questo termine sta ad indicare una sindrome cerebro
vascolare chiamata anche colpo apoplettico o tocco; gli anglosassoni la
chiamano "strocke" che nella loro lingua vuol dire "colpo"
oppure "attacco cerebrale" che praticamente dice la stessa cosa.
Si tratta di un deficit neurologico dipendente
direttamente da un infarto o da un’emorragia.
La sintomatologia varia con la sede della lesione e con la
sua estensione.
Gli effetti patologici sul cervello sono perciò di due
tipi:
ischemia con o senza infarto,
emorragia.
La sintomatologia da ischemia dipende da trombosi o
embolia per la mancanza di apporto di sangue ossigenato in un distretto
cerebrale più o meno esteso. Si sa a questo proposito che l’arresto del flusso
sanguigno per più di tre minuti dà luogo ad un danno cerebrale irreversibile.
La
sintomatologia da emorragia dipende dalla pressione esercitata da uno stravaso
di sangue nel parenchima cerebrale, nello spazio sub aracnoideo o in entrambi.
I segni che devono mettere in allarme il primo
soccorritore sono i seguenti:
Improvvisa ed inspiegabile vertigine, instabilità posturale o
improvvisa caduta.
|
|

Improvviso offuscamento o perdita della visione,specie se limitata ad
un solo occhio
|
|

Improvvisa difficoltà
a parlare o a comprendere le parole;
|
|
Improvviso violento
mal di testa, senza causa conosciuta.
|
|

|
Improvviso
indebolimento o torpore del volto, braccio o
|
|

L’ospedalizzazione è urgente.
Torna all’indice
TRAUMI
TRAUMI DEL TORACE
TRAUMI ADDOMINALI
TRAUMI DEL CRANIO E DELLA COLONNA
FRATTURE E LUSSAZIONI
FERITE DELLA PELLE E DEI TESSUTI MOLLI
BENDAGGIO
Torna all’indice
Traumi
del torace
Circa il 25 % delle
morti conseguenti a causa traumatica derivano da un trauma toracico e la
maggior parte dei decessi avviene subito dopo l’ingresso in una struttura di
ricovero.
Siccome la terapia
di primo intervento nei traumi toracici richiede essenzialmente solo
provvedimenti di supporto della funzione cardio-respiratoria ed un drenaggio
del cavo pleurico, ci sarebbe da ritenere che all’elevata mortalità nella prima
ora dopo il trauma, contribuisca in maniera determinante una carenza nelle
modalità di primo soccorso e negli interventi di primo recupero delle funzioni
vitali.
Gravi traumi contusivi del torace
I parametri vitali
che in questi casi occorre tenere presenti sono essenzialmente lo stato di
shock e l’insufficienza cardio respiratoria.
L’ospedalizzazione è
urgente e gli interventi di primo soccorso ed il trasporto sono finalizzati
allo scopo di non aggravare ulteriormente le condizioni del ferito.
Ferite perforanti del torace
In caso di ferite
con lesione della gabbia toracica, occorre fare in modo che durante gli atti
respiratori l’aria non penetri nella ferita.
Si applichi
all’uopo sulla ferita una spessa medicazione sterile e si copra la stessa con
un foglio di plastica sigillandone i bordi con nastro adesivo.
Torna all’indice
TRAUMI ADDOMINALI
Traumi contusivi dell’addome
Il trauma contusivo
addominale, nella maggioranza dei casi è di interesse chirurgico perché anche
in eventi traumatici di modesta entità, si possono produrre lesioni
momentaneamente mute ma che si manifestano a distanza di tempo come fratture di
organo ed emorragie.
Può inoltre
capitare che al primo soccorritore appaiano segni che, riferiti ad altri organi
ed apparati (irregolarità cardio respiratorie, manifestazioni neurologiche),
mascherano la sintomatologia addominale.
Al primo
soccorritore può interessare inoltre l’eventuale concomitanza con fratture del
bacino.
Segni delle fratture del bacino:
 ad ogni tentativo di movimento il paziente avverte
intenso dolore localizzato all’ inguine o alla parte bassa dell’addome;
ad ogni tentativo di movimento il paziente avverte
intenso dolore localizzato all’ inguine o alla parte bassa dell’addome;
 è da tenere presente la possibilità di contemporanea
emorragia interna.
è da tenere presente la possibilità di contemporanea
emorragia interna.
Cosa fare:
 mantenere l’infortunato in posizione distesa;
mantenere l’infortunato in posizione distesa;
 mantenere le ginocchia e le caviglie strettamente
legate le une alle altre per mantenere ferma la parte traumatizzata;
mantenere le ginocchia e le caviglie strettamente
legate le une alle altre per mantenere ferma la parte traumatizzata;
 controllare periodicamente il polso alle caviglie;
controllare periodicamente il polso alle caviglie;
 se non è possibile trasportare subito l’infortunato
occorre metterlo in posizione di
sicurezza ;
se non è possibile trasportare subito l’infortunato
occorre metterlo in posizione di
sicurezza ;
 il trasporto deve essere eseguito da personale
pratico.
il trasporto deve essere eseguito da personale
pratico.
Ferite nella
regione addominale
Le ferite all’addome
sono particolarmente pericolose non solo perché possono determinare grave
sanguinamento, ma anche perché possono accompagnarsi a lesioni degli organi
interni come stomaco, intestino, fegato, reni ed utero .....
In questi casi
occorre:
 mantenere il ferito in posizione supina con la testa
voltata da una parte per facilitare l’eventuale fuoruscita del vomito dalla
bocca;
mantenere il ferito in posizione supina con la testa
voltata da una parte per facilitare l’eventuale fuoruscita del vomito dalla
bocca;
 mantenere e sostenere gli arti inferiori in leggera
flessione per impedire che la ferita dell’addome resti beante;
mantenere e sostenere gli arti inferiori in leggera
flessione per impedire che la ferita dell’addome resti beante;
 coprire la ferita addominale con ampia medicazione
sterile tutelata da larga fasciatura leggermente compressiva onde evitare che
per tosse o per vomito si verifichi la protrusione di organi attraverso la
ferita.
coprire la ferita addominale con ampia medicazione
sterile tutelata da larga fasciatura leggermente compressiva onde evitare che
per tosse o per vomito si verifichi la protrusione di organi attraverso la
ferita.
NON toccare e NON tentare di
reintrodurre nell’addome quelle parti del peritoneo o dell’intestino che
fossero fuoriuscite dalla ferita.
L’ospedalizzazione è urgente.
Torna all’indice
Traumi
del cranio e della colonna
In questi ultimi
tempi i traumi del cranio e della colonna vertebrale sono notevolmente
aumentati di numero e di gravità.
Le cause sono sotto
gli occhi di tutti perché questo tipo di infortunistica prima di appartenere
alle statistiche entra nella cronaca di tutti i giorni ed in particolare di
quella del sabato sera.
Nel corso delle
brevi note finalizzate ad una migliore conoscenza degli eventi anche traumatici
che richiedono l’intervento dei primi soccorritori in caso di incidente,
abbiamo fatto riferimento con una certa frequenza a tali lesioni, e pertanto
può essere di qualche utilità aggiungere alcuni dati che possano aiutare i
soccorritori a fornire in caso di emergenza prestazioni meglio qualificate.
Questo tipo di
traumatologia assume infatti un notevole rilievo assistenziale e sociale per i
postumi neurologici che riguardano non solo i soggetti colpiti ma anche le
famiglie che li devono assistere nello stato del coma e di quello post
comatoso.
TRAUMA
CRANICO
TRAUMI DELLA COLONNA
Torna all’indice
TRAUMA CRANICO
Con questo
termine si intendono quelle lesioni del capo dovute ad ogni agente traumatico
capace di esercitare anche per breve tempo un’azione improvvisa, rapida e
localizzata su una superficie più o meno estesa del cranio.
Dati anatomici e fisiologici.
Da un punto di vista
schematico il cranio può essere considerato come un recipiente relativamente
elastico contenente al suo interno un organo piuttosto fragile, l’encefalo
(cervello, cervelletto e bulbo) e la sua connessione direttamente col contenuto
vertebrale, il midollo.
Il cervello è
sospeso in un liquido (liquor cefalo - rachidiano) che tra l’altro ha anche il
compito di tutelare da eventi traumatici l’integrità dell’organo così come fa il
liquido amniotico nei riguardi del feto nell’utero materno.
Le connessioni
nutrizionali e funzionali del cervello con la parete interna del contenitore
sono assicurate da vari sistemi di arterie, vene e nervi.
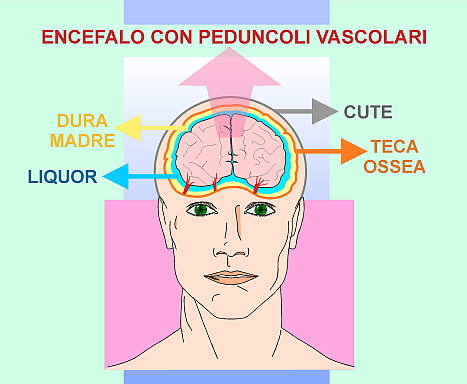
Il rapporto volumetrico delle tre componenti encefaliche
(encefalo, liquor e contenuto ematico) deve restare costante. Ogni espansione
del volume di ciascuna delle tre componenti, a causa della scarsa
compressibilità della loro materia costitutiva, deve avere di conseguenza una
analoga e contraria variazione delle altre con aumento della pressione
endocranica.
Il contenitore, andando dall’interno verso l’esterno è
costituito dalla dura madre, dalla teca cranica, dalle espansioni muscolari,
legamenti, cute ed annessi.
Eventi
traumatici
Così sistemato, l’encefalo è sufficientemente protetto in
tutte le normali attività di movimento e di lavoro.
Se però intervengono sul cranio azioni di scuotimento di
una certa entità, l’encefalo acquista una propria energia cinetica e pertanto
può compiere spostamenti bruschi rispetto al suo contenitore.

La teca gode di una modesta elasticità per cui, se si
applica sul cranio una forza con ampia superficie di contatto si può verificare
una deformazione dell’intera volta secondo piani generalmente normali rispetto
al punto di applicazione della forza stessa.



Quanto maggiore
è l’energia applicata dal trauma sul cranio, tanto maggiori saranno gli effetti
lesivi

Oltre un certo
limite il contenitore si rompe e si ha la frattura del cranio.
A parità di
energia, più piccola è la superficie di contatto, tanto maggiore sarà la
possibilità di penetrazione dell’agente traumatico.

Caratteristiche
delle lesioni.
1. Contusioni e
lacerazioni dei tessuti molli pericranici.
2. Frattura del
cranio che può essere:
 lineare se corrispondente al solo punto di contatto,
lineare se corrispondente al solo punto di contatto,
 basilare se la linea di frattura raggiunge la base cranica,
basilare se la linea di frattura raggiunge la base cranica,
 affondata, se i frammenti comprimono l’encefalo o penetrano nei tessuti
sottostanti, con conseguenti gravissime lesioni encefaliche.
affondata, se i frammenti comprimono l’encefalo o penetrano nei tessuti
sottostanti, con conseguenti gravissime lesioni encefaliche.
3. Ematoma
extradurale: si ha quando la frattura interessa una delle arterie
che si trovano all’esterno della dura madre.
4. Contusione
cerebrale: si ha quando l’impatto è tale da promuovere una
violenta onda d’urto in grado di determinare danno cerebrale, vascolare, con
emorragia, edema o ischemia.
5. La
decelerazione improvvisa da inerzia come quella che si verifica
negli incidenti
d’auto può essere causa di:
 danni focali dovuti all’impatto del cranio contro una superficie rigida,
danni focali dovuti all’impatto del cranio contro una superficie rigida,
 danni diffusi (da commozione cerebrale) dovuti al brusco movimento inerziale del
cervello relativamente al suo contenitore con lesioni del tessuto cerebrale
(della corteccia o dei fasci neuronici) e dei vasi con emorragie, ipertensione
endocranica, edemi, ischemie e conseguenti deficit periferici.
danni diffusi (da commozione cerebrale) dovuti al brusco movimento inerziale del
cervello relativamente al suo contenitore con lesioni del tessuto cerebrale
(della corteccia o dei fasci neuronici) e dei vasi con emorragie, ipertensione
endocranica, edemi, ischemie e conseguenti deficit periferici.
6. L’aumento
della pressione endocranica, anche da sola, produce una sofferenza secondaria
del tronco cerebrale ed uno stato di coma .
Questo può
instaurarsi dopo il cosiddetto intervallo libero.
Cioè, subito
dopo il trauma e per un certo periodo di tempo, esiste una fase in cui non si
ha alcuna alterazione dello stato di coscienza, oppure, dopo un breve periodo
di perdita della coscienza, segue un recupero neurologico completo.
Dopo di che
interviene lo stato comatoso.
Tale evoluzione
in due tempi è tipica dell’ematoma extradurale generalmente contrassegnato da anisocoria e midriasi unilaterale accompagnata da
emiparesi controlaterale, mentre il coma ingravescente si instaura solo
secondariamente.
7. Nella generalità dei casi il traumatizzato cranico è anche un
politraumatizzato ed è quindi portatore di una sintomatologia complessa senza
contare che lo shock e
l’insufficienza
respiratoria sono entrambi responsabili della comparsa secondaria
di ischemia cerebrale.
 Lo shock è dovuto alla
riduzione della pressione di perfusione cerebrale;
Lo shock è dovuto alla
riduzione della pressione di perfusione cerebrale;
 l’insufficienza respiratoria è dovuta ad un aumento della pressione parziale
dell’anidride carbonica e ad una riduzione della pressione parziale
dell’ossigeno.
l’insufficienza respiratoria è dovuta ad un aumento della pressione parziale
dell’anidride carbonica e ad una riduzione della pressione parziale
dell’ossigeno.
8. Malattie
intercorrenti:
 alcune sono esse stesse la causa dell’incidente traumatico come
epilessia, ictus, ecc..
alcune sono esse stesse la causa dell’incidente traumatico come
epilessia, ictus, ecc..
 altre, possono indurre alterazione dello stato di vigilanza, della
coscienza e dell’attenzione come alcol, droghe, diabete.
altre, possono indurre alterazione dello stato di vigilanza, della
coscienza e dell’attenzione come alcol, droghe, diabete.
COSA NON FARE
 Non spostare l’infortunato se si sospetta una frattura del collo.
Non spostare l’infortunato se si sospetta una frattura del collo.
 Non tentare di ridurre una lussazione di mandibola.
Non tentare di ridurre una lussazione di mandibola.
 Non tamponare violentemente una ferita in vicinanza di una frattura.
Non tamponare violentemente una ferita in vicinanza di una frattura.
 Non tentare di estrarre corpi estranei ma immobilizzarli.
Non tentare di estrarre corpi estranei ma immobilizzarli.
 Non somministrare cibi e bevande.
Non somministrare cibi e bevande.
COSA FARE
 Se non respira praticare la respirazione artificiale.
Se non respira praticare la respirazione artificiale.
 Se incosciente porlo in posizione di sicurezza.
Se incosciente porlo in posizione di sicurezza.
 Se presente una ferita del capo tamponarla.
Se presente una ferita del capo tamponarla.
 Se necessario spostare l’infortunato con sospetta frattura del collo
preparate un collare artigianale con giornali e asciugamano.
Se necessario spostare l’infortunato con sospetta frattura del collo
preparate un collare artigianale con giornali e asciugamano.
 Se frattura o lussazione di mandibola asportate frammenti di denti o di
protesi dentarie. Sostenete la mandibola con una imbottitura soffice tenuta da
una fascia legata sopra la testa.
Se frattura o lussazione di mandibola asportate frammenti di denti o di
protesi dentarie. Sostenete la mandibola con una imbottitura soffice tenuta da
una fascia legata sopra la testa.
 Se emorragia dalla bocca fate inclinare il capo in avanti per favorire la
fuoriuscita del sangue.
Se emorragia dalla bocca fate inclinare il capo in avanti per favorire la
fuoriuscita del sangue.
Torna all’indice
TRAUMI DELLA COLONNA
Cause: Le
lesioni traumatiche delle vertebre sono prodotte da:
 cause dirette:
lesioni penetranti da corpo contundente;
cause dirette:
lesioni penetranti da corpo contundente;
 cause indirette per flessione
ed estensione forzate o per carico applicato secondo l’asse maggiore della
colonna.
cause indirette per flessione
ed estensione forzate o per carico applicato secondo l’asse maggiore della
colonna.
 Caratteristiche delle
lesioni
Caratteristiche delle
lesioni
Le lesioni
provocate da cause dirette sono in rapporto con la massa, la forma e l’energia
dell’agente traumatico.
Le lesioni da
cause indirette sono rappresentate nelle figure qui di seguito.
Figura 1: Canale spinale del
tratto cervicale in condizioni di normalità.
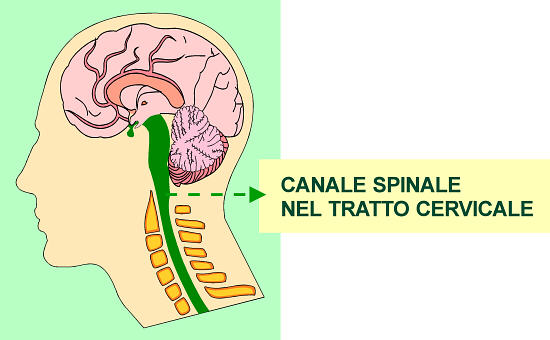
Figura 1/A : Aspetto normale
della colonna.
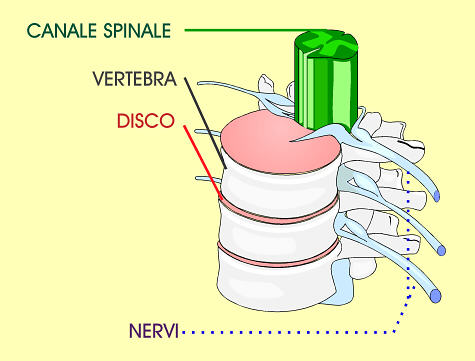
Figura 2 :
Visione assiale di una vertebra
cervicale in condizioni normali.
Figura 3 :
Tipi di fratture vertebrali
pluriframmentarie.
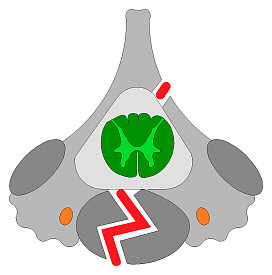
Figura 4 :
Allineamento normale delle vertebre.
Figura 5 :
Lussazione in avanti di una vertebra.
Figura 6 : Frattura
pluriframmentaria di un corpo vertebrale.
Figura 7 :
Schiacciamento di una vertebra.
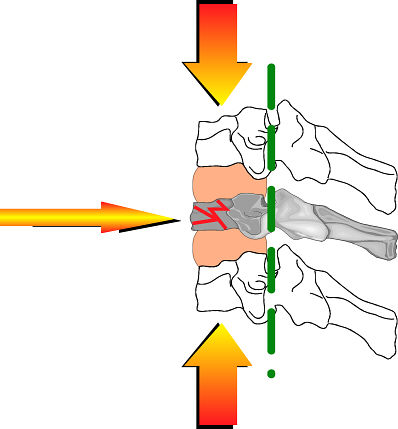
Causalità
Per le sue caratteristiche anatomo-topografiche, il
rachide cervicale rappresenta il tratto mobile di collegamento tra due
strutture di cui una è relativamente rigida (il torace) ed una estremamente
mobile (la testa).
Nei traumi causati da decelerazione per impatto, la mobilità
del tratto cervicale favorisce la localizzazione delle lesioni vertebrali a
questo livello.
Ovviamente la compressione o la lesione del midollo è la
complicazione maggiormente temuta nelle lesioni vertebrali.
Prevenzione
Questa condizione risulta particolarmente interessante per
la prevenzione delle lesioni del midollo. E’ questo il motivo per cui i primi
soccorritori devono sempre trasportare i traumatizzati della colonna, o quelli
sospettati di esserlo in posizione di sicurezza .
COSA NON FARE
Non spostare l’infortunato.
COSA FARE
 Controllare le funzioni vitali ed agire di conseguenza.
Controllare le funzioni vitali ed agire di conseguenza.
 Se cosciente fategli fare piccoli movimenti delle dita delle mani e dei
piedi.
Se cosciente fategli fare piccoli movimenti delle dita delle mani e dei
piedi.
 Se è necessario il trasporto adagiatelo su superfici rigide evitando di
far compiere alla colonna movimenti di flessione, estensione e rotazione.
Se è necessario il trasporto adagiatelo su superfici rigide evitando di
far compiere alla colonna movimenti di flessione, estensione e rotazione.
Conclusione
Lo studio della traumatologia del cranio e della colonna
cervicale fa ritenere che la prevenzione delle lesioni neurologiche comatose e
post comatose debba iniziare fin dai primi minuti che seguono immediatamente
l’infortunio.
L’attuazione pratica del primo soccorso è quindi
compito essenziale dei primi soccorritori i quali non possono e non dovrebbero
essere necessariamente degli esperti.
Tuttavia la possibilità che ognuno di noi , anche suo
malgrado, si venga a trovare nella necessità di prestare aiuto ad un
infortunato ci può sorprendere improvvisamente in qualsiasi momento del giorno
e della notte ed in qualsiasi luogo: per strada, al cinema o altrove ed anche
fra le stesse pareti domestiche di casa nostra.
Oltre a quanto già richiamato in premessa, ci sembra questa l’occasione opportuna per ribadire che
debbano entrare a far parte del patrimonio culturale di tutti quelle poche cose
necessarie e sufficienti ad aiutare un infortunato e quel lungo elenco delle
cose che non vanno assolutamente fatte per non aggravare le lesioni già
riportate dal soggetto nel luogo e nel momento dell’incidente.
Queste considerazioni, valide in ogni caso di infortunio,
lo sono ancora di più per le lesioni neurologiche conseguenti a trami del
cranio e della colonna.
Abbiamo l’impressione tuttavia che questo settore della
traumatologia e soprattutto quello della prevenzione e del trattamento
sanitario ed assistenziale del coma e dello stato post comatoso non sia ancora
entrato nell’area della massima attenzione né delle autorità sanitarie ed
assistenziali locali e nemmeno di quelle regionali e nazionali.
Torna all’indice
FRATTURE
E LUSSAZIONI
Le lesioni traumatiche delle ossa e delle articolazioni
raramente mettono in pericolo la vita dell’infortunato, ma se non trattate
correttamente fin dal momento in cui si presta il primo soccorso, possono
essere causa di conseguenze anche gravi, dolorose e perfino inabilitanti.
Frattura: è la rottura, cioè la interruzione
nella continuità di un osso.
Le fratture possono essere:
 Composte: i frammenti rimangono
vicini e relativamente in asse.
Composte: i frammenti rimangono
vicini e relativamente in asse.
 Scomposte: i frammenti sono distanti
ed evidentemente non in asse.
Scomposte: i frammenti sono distanti
ed evidentemente non in asse.
 Incomplete: l’osso non è completamente
rotto.
Incomplete: l’osso non è completamente
rotto.
 Chiuse: senza esposizione dell’osso
all’esterno.
Chiuse: senza esposizione dell’osso
all’esterno.
 Esposte: con fuoriuscita dell’osso
dalla pelle.
Esposte: con fuoriuscita dell’osso
dalla pelle.
Lussazione: è la perdita del normale
rapporto fra due capi articolari con la dislocazione dei capi ossei dalla
propria sede.
Distorsione: è lo stiramento dei
legamenti periarticolari con la temporanea modificazione dei reciproci rapporti
di due capi articolari.
I segni
I segni della
frattura sono:
 mobilità anomala dell’osso fratturato;
mobilità anomala dell’osso fratturato;
 dolore violento localizzato nel punto della rottura;
dolore violento localizzato nel punto della rottura;
 possibilità di deformazione all’esame esterno della
parte colpita;
possibilità di deformazione all’esame esterno della
parte colpita;
 impotenza funzionale;
impotenza funzionale;
 tumefazione della parte anche per versamento ematico.
tumefazione della parte anche per versamento ematico.
In caso di frattura esposta, oltre ai segni suddetti si
rileva anche che un moncone dell’osso fratturato è uscito all’esterno oppure
che una ferita ha raggiunto il punto in cui l’osso è fratturato.
I segni della lussazione
sono:
 aspetto anomalo della regione articolare;
aspetto anomalo della regione articolare;
 dolore localizzato nel punto della lesione;
dolore localizzato nel punto della lesione;
 impotenza funzionale.
impotenza funzionale.
All’aspetto esterno i sintomi della frattura e quelli
della lussazione sono molto simili.
Ne consegue che il primo soccorso è praticamente lo stesso
in entrambi i casi.
I segni della
semplice distorsione sono
essenzialmente riferibili alle lesioni dovute allo strappo dei legamenti,
all’eventuale travaso ematico con o senza versamento endoarticolare
In particolari traumatismi le
suddette lesioni possono essere contemporaneamente presenti.
Cosa non fare:
Il primo soccorritore:
 NON è
obbligato a fare la diagnosi precisa quindi NON deve trattenersi con manovre
sulla parte lesa;
NON è
obbligato a fare la diagnosi precisa quindi NON deve trattenersi con manovre
sulla parte lesa;
 NON deve
mai tentare di ridurre una frattura o una lussazione cioè ripristinare il
normale allineamento delle parti ossee;
NON deve
mai tentare di ridurre una frattura o una lussazione cioè ripristinare il
normale allineamento delle parti ossee;
 NON deve
spostare il paziente senza aver prima immobilizzata la parte, a meno che non ci
sia un pericolo immediato (incendio);
NON deve
spostare il paziente senza aver prima immobilizzata la parte, a meno che non ci
sia un pericolo immediato (incendio);
 NON si
deve spostare l’infortunato senza prendere le opportune misure di sicurezza,
specie quando si riconosce o si sospetta una lesione alla colonna vertebrale.
NON si
deve spostare l’infortunato senza prendere le opportune misure di sicurezza,
specie quando si riconosce o si sospetta una lesione alla colonna vertebrale.
 NON applicare
fonti di calore su una distorsione, non massaggiare, non fasciare stretto e non
far camminare.
NON applicare
fonti di calore su una distorsione, non massaggiare, non fasciare stretto e non
far camminare.
Cosa fare:
 controllare lo stato delle condizioni generali
dell’infortunato: parametri vitali, stato di shock e comportarsi in conseguenza;
controllare lo stato delle condizioni generali
dell’infortunato: parametri vitali, stato di shock e comportarsi in conseguenza;
 ridurre allo stretto indispensabile i movimenti della
persona o dell’arto colpito ;
ridurre allo stretto indispensabile i movimenti della
persona o dell’arto colpito ;
 cercare di immobilizzare, anche con mezzi di fortuna,
la parte traumatizzata ;
cercare di immobilizzare, anche con mezzi di fortuna,
la parte traumatizzata ;
 impedire la contaminazione delle ferite qualora
trattasi di fratture esposte ;
impedire la contaminazione delle ferite qualora
trattasi di fratture esposte ;
 fare in modo che le operazioni di trasporto
dell’infortunato non aggravino lo stato delle lesioni.
fare in modo che le operazioni di trasporto
dell’infortunato non aggravino lo stato delle lesioni.
 In caso di distorsione fare applicazioni fredde e mettere l’articolazione
distorta in posizione sollevata: la mano più alta del gomito, il piede più del
ginocchio e il ginocchio del bacino. Consultare il medico se il gonfiore è
imponente o se il dolore non si calma.
In caso di distorsione fare applicazioni fredde e mettere l’articolazione
distorta in posizione sollevata: la mano più alta del gomito, il piede più del
ginocchio e il ginocchio del bacino. Consultare il medico se il gonfiore è
imponente o se il dolore non si calma.
Immobilizzazione
delle fratture
o delle lussazioni degli arti
Regole generali:
 per immobilizzare stabilmente la frattura di un arto
occorre immobilizzare le articolazioni a monte ed a valle della frattura
stessa;
per immobilizzare stabilmente la frattura di un arto
occorre immobilizzare le articolazioni a monte ed a valle della frattura
stessa;
 nelle fratture ed anche nelle lussazioni l’ arto deve
essere immobilizzato nella posizione in cui si trova;
nelle fratture ed anche nelle lussazioni l’ arto deve
essere immobilizzato nella posizione in cui si trova;
 è bene controllare assiduamente il polso a valle
della lesione per assicurarsi che le fasciature non siano troppo strette.
è bene controllare assiduamente il polso a valle
della lesione per assicurarsi che le fasciature non siano troppo strette.
 E’ sempre valido l’antico
aforisma: braccio al petto e gamba a letto !!
E’ sempre valido l’antico
aforisma: braccio al petto e gamba a letto !!
In caso di frattura dell’arto
superiore occorre immobilizzare infatti la parte lesa e
sostenere l’arto fissandolo al torace.
Una volta immobilizzata la frattura dell’arto superiore
anche con mezzi di fortuna, si provvederà a sostenere l’arto stesso con un telo
triangolare.
Telo triangolare ad armacollo
 fig. 1
fig. 1
Il capo A del triangolo
viene sistemato sotto il braccio addotto con avambraccio flesso ad angolo retto
e ruotato verso la linea mediana.
 fig. 2
fig. 2
Lo stesso angolo
A gira intorno al
collo e viene annodato in avanti col secondo angolo B.

fig. 3
Il capo C viene fissato con uno spillo al telo sottostante.
In caso di necessità
le stesse funzioni del triangolo ad armacollo possono essere conseguite
utilizzando parte degli indumenti adattati all’uopo.
Fratture dell’arto
inferiore
Il traumatizzato deve essere comunque ospedalizzato.
Qualora per particolari condizioni ambientali si dovesse provvedere al
trasporto con mezzi impropri, occorre procedere alla immobilizzazione dell’arto
fratturato.
Tenere presente che in caso di frattura del femore, l’arto
inferiore appare spesso accorciato rispetto al controlaterale, mentre il piede
si presenta ruotato verso l’esterno.
Occorre:
 ricordarsi di immobilizzare con una stecca
sufficientemente lunga anche le articolazioni a monte ed a valle del focolaio
di frattura ;
ricordarsi di immobilizzare con una stecca
sufficientemente lunga anche le articolazioni a monte ed a valle del focolaio
di frattura ;

 se è appena possibile, occorrerà accostare l’arto
sano a quello fratturato e adoperare il primo come stecca, quindi procedere ad
una stretta legatura solidale ad entrambi almeno in quattro punti ;
se è appena possibile, occorrerà accostare l’arto
sano a quello fratturato e adoperare il primo come stecca, quindi procedere ad
una stretta legatura solidale ad entrambi almeno in quattro punti ;

 sorvegliare periodicamente lo stato di nutrizione
delle dita dei piedi ed il polso alla caviglia.
sorvegliare periodicamente lo stato di nutrizione
delle dita dei piedi ed il polso alla caviglia.
Torna all’indice
FERITE
DELLA PELLE E DEI TESSUTI MOLLI
Si tratta di lesioni
che interrompono la continuità del mantello cutaneo e quella dei tessuti molli
sottostanti.
Queste lesioni
possono essere trattate inizialmente sul posto quando si è sicuri che, oltre
alle lesioni cutanee, non coesistano lesioni non apparenti ma ben più gravi.
Solitamente si distinguono in:
 ferite da punta per la penetrazione violenta di un oggetto appuntito;
ferite da punta per la penetrazione violenta di un oggetto appuntito;
 ferita da taglio per lesione generalmente lineare da oggetto tagliente;
ferita da taglio per lesione generalmente lineare da oggetto tagliente;
 ferita lacero contusa da oggetto dal profilo irregolare che agisca con
entrambi i meccanismi;
ferita lacero contusa da oggetto dal profilo irregolare che agisca con
entrambi i meccanismi;
 ferite da arma da fuoco.
ferite da arma da fuoco.
 Dopo aver provveduto ad arrestare eventuali emorragie mediante la semplice compressione con materiale sterile, le
piccole ferite o le abrasioni vanno lavate, meglio se ad acqua corrente che
oltre alla detersione ed alla diluizione allontana meccanicamente anche
eventuali corpi estranei presenti e mobili nella ferita stessa o sulla cute
circostante. Evitare di applicare
polveri cicatrizzanti e cotone emostatico poiché provocano infezioni, croste
dure e fastidiose e cicatrici. Consultare
il medico se compaiono segni di infezione (febbre e pus) e per eventuale
vaccinazione antitetanica.
Dopo aver provveduto ad arrestare eventuali emorragie mediante la semplice compressione con materiale sterile, le
piccole ferite o le abrasioni vanno lavate, meglio se ad acqua corrente che
oltre alla detersione ed alla diluizione allontana meccanicamente anche
eventuali corpi estranei presenti e mobili nella ferita stessa o sulla cute
circostante. Evitare di applicare
polveri cicatrizzanti e cotone emostatico poiché provocano infezioni, croste
dure e fastidiose e cicatrici. Consultare
il medico se compaiono segni di infezione (febbre e pus) e per eventuale
vaccinazione antitetanica.
 Occorre astenersi dall’asportare eventuali corpi estranei ritenuti.
Occorre astenersi dall’asportare eventuali corpi estranei ritenuti.
 Se i lembi di una ferita rimangono aperti si cercherà di mantenerli uniti
con un cerotto o nastro adesivo.
Se i lembi di una ferita rimangono aperti si cercherà di mantenerli uniti
con un cerotto o nastro adesivo.
 Il bendaggio dovrà essere leggermente compressivo.
Il bendaggio dovrà essere leggermente compressivo.
 Dopo il bendaggio di un
arto occorre controllare periodicamente la presenza di pulsazione a valle.
Dopo il bendaggio di un
arto occorre controllare periodicamente la presenza di pulsazione a valle.
Le ferite da arma
da fuoco non vanno toccate o deterse ma, protette con materiale sterile, vanno
trattate nel più vicino posto di pronto soccorso.
FERITE DA
CERNIERA LAMPO
Si verificano quando nel chiudere la cerniera la pelle
rimane resta imprigionata nella stessa.
Cosa non fare
Non cercare di muovere la cerniera in su e in giù per
cercare di liberare la pelle.
Cosa fare
Tagliare con una forbice trasversalmente la cerniera a
distanza dalla ferita ed aprirne i lembi.
Applicare impacchi freddi localmente.
FERITE DA
SCHEGGIA
Cosa non fare
Non rimuovere una scheggia di grosse dimensioni se
conficcata in profondità.
Non estrarre schegge di metallo o di
vetro perché potrebbero produrre danni maggiori per i bordi taglienti.
Cosa fare
Tentare di estrarre le scheggia con le pinzette.
Se non è possibile tentare di aprirsi
un varco con un ago sterile in corrispondenza di una delle estremità della
scheggia. Quindi disinfettare e coprire con un cerotto.
Torna all’indice
BENDAGGIO
Fionda
La fionda è
costituita da uno spezzone di fascia tagliata a mezzo
per breve tratto
alle due estremità.
Fig.1 I terminali delle due estremità possono essere annodati
tra loro.
Fionda sulla
fronte

fig. 2 La parte centrale della
fionda viene applicata sulla fronte;
 i capi posteriori vengono ricondotti sotto il mento
senza essere annodati;
i capi posteriori vengono ricondotti sotto il mento
senza essere annodati;
 i capi anteriori, passano sopra i precedenti e
vengono strettamente annodati sull’occipite;
i capi anteriori, passano sopra i precedenti e
vengono strettamente annodati sull’occipite;
 i capi posteriori vengono tirati ed annodati in
maniera da evitare che la fasciatura scivoli in basso.
i capi posteriori vengono tirati ed annodati in
maniera da evitare che la fasciatura scivoli in basso.
Fionda
sull’occipite

fig. 3 La parte centrale della fascia viene applicata
sull’occipite;
 i capi superiori sono condotti verso il mento senza
essere annodati;
i capi superiori sono condotti verso il mento senza
essere annodati;
 i capi inferiori, passando sugli altri, sono diretti
alla fronte ed annodati;
i capi inferiori, passando sugli altri, sono diretti
alla fronte ed annodati;
 i capi superiori vengono tirati ed annodati sotto il
mento.
i capi superiori vengono tirati ed annodati sotto il
mento.
Fionda sul mento
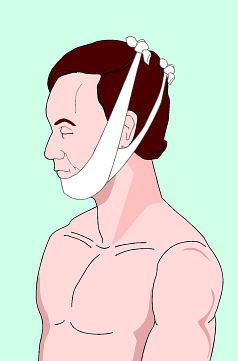
fig. 4 La parte centrale della fionda è applicata sul mento in
maniera che il bordo superiore venga a trovarsi appena al di sotto del labbro
inferiore mentre:
 i capi superiori vengono annodati strettamente sulla
nuca ed
i capi superiori vengono annodati strettamente sulla
nuca ed
 i capi inferiori passando davanti alle orecchie sono
tirati ed annodati sul cranio coinvolgendo nel nodo uno o entrambi i capi
superiori già annodati sull’occipite.
i capi inferiori passando davanti alle orecchie sono
tirati ed annodati sul cranio coinvolgendo nel nodo uno o entrambi i capi
superiori già annodati sull’occipite.
Fionda al naso

fig. 5 La parte centrale della fionda resta applicata sul naso;
 i capi superiori, passando sotto il naso e sotto le
orecchie verranno annodati sulla nuca;
i capi superiori, passando sotto il naso e sotto le
orecchie verranno annodati sulla nuca;
 i capi inferiori, passando sopra i precedenti e sopra
le orecchie verranno annodati sull’occipite.
i capi inferiori, passando sopra i precedenti e sopra
le orecchie verranno annodati sull’occipite.
Fionda
sull’orecchio

fig. 6 La parte centrale viene applicata sull’orecchio
contenendolo come dentro una borsa:
 i capi superiori avvolgendosi sulla testa vengono
annodati sul lato opposto;
i capi superiori avvolgendosi sulla testa vengono
annodati sul lato opposto;
 i capi inferiori dopo aver avvolto il collo si
annodano dall’altra parte del collo stesso, in maniera che per guardare la
lesione o per rinnovare la medicazione basterà snodare solamente la parte
inferiore.
i capi inferiori dopo aver avvolto il collo si
annodano dall’altra parte del collo stesso, in maniera che per guardare la
lesione o per rinnovare la medicazione basterà snodare solamente la parte
inferiore.
Bendaggio della
parte alta del cranio
Per il bendaggio
si usa il sistema della minerva con la benda
o si applica il
solito triangolo.
La minerva Il triangolo
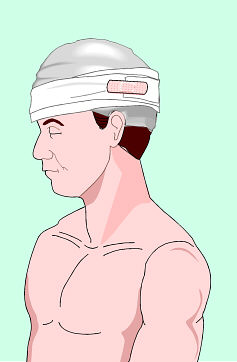

fig. 7 La cosiddetta minerva è un bendaggio che copre
strettamente tutta la testa, alternando un giro circolare attorno alla fronte e
l’occipite con un giro del cranio nel senso antero-posteriore mentre le
rispettive piegature avanti ed indietro sono alternativamente fissate dal
successivo giro circolare.
fig. 7 (bis) Si applica sulla fronte la parte centrale di uno dei bordi
rinforzandolo con una piegatura; si annodano dietro
la nuca i rispettivi angoli mentre il terzo angolo passando sotto il nodo,
pende sulla nuca.
Bendaggio a
cravatta sugli occhi


fig. 8 - A fig. 8 – B Il bendaggio cosiddetto a "cravatta" copre un solo
occhio A o li copre
entrambi B. In tutti e due i
casi il nodo deve essere disposto sempre sulla fronte.
Cravatte
CRAVATTE PER :
fig. 9/A:
guancia,
fig.
9/B:
orecchio,
fig.
9/C:
|
|

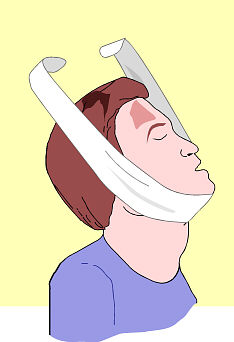
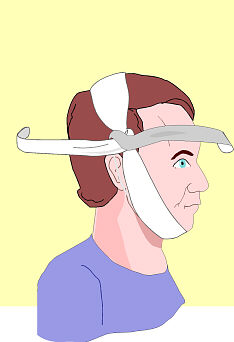
Triangolo alla spalla
fig. 10 Uno dei lati del triangolo fascia esternamente il braccio
e lo avvolge
mentre i
rispettivi angoli, dopo essersi incrociati nel cavo dell’ascella
vengono annodati
sulla spalla e sul terzo angolo che viene ribattuto poi
sul collo e
sulla spalla stessa.
Bendaggio del ginocchio e del gomito.
fig.
11 La fasciatura inizia generalmente a valle
dell’articolazione e, dopo un giro di benda, passa direttamente alla parte
prossimale sulla quale, dopo altro giro di benda si ridiscende sulla parte
distale in maniera che l’incrocio avvenga sulla regione flessoria dell’arto
e si continua con lo stesso andamento per altri giri.
In tal modo l’incrocio avverrà
sempre sulla parte flessoria mentre la sovrapposizione del bendaggio
avverrà ad embrice sempre sulla parte estensoria in doppio ordine:
|
|
Bendaggio della
mano e delle dita
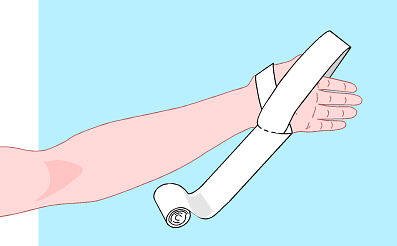
fig. 12 Dopo il primo giro di benda attorno al polso, si passa a fasciare
il palmo della mano ritornando al polso per fissare la benda.
Per le dita,
anche separatamente come nella figura, la benda passa sul polpastrello corrispondente
per avvolgersi poi attorno al dito. La benda gira quindi attorno alla mano per
fissarsi al polso e così per ciascun dito, se necessario.
Il bendaggio del
piede
Il bendaggio del
piede in toto si fa generalmente col triangolo.
fig. 13 Appoggiare il piede sul triangolo come nella figura,
ribaltare l’angolo A verso il dorso del
piede ed annodare gli angoli B e C sempre davanti al dorso e sul lembo A.
Torna all’indice
![]() Segni di
trauma della schiena e del collo
Segni di
trauma della schiena e del collo![]() Posizione
laterale di sicurezza
Posizione
laterale di sicurezza![]() La
respirazione artificiale manuale
La
respirazione artificiale manuale![]() TRAUMI DEL CRANIO E DELLA COLONNA
TRAUMI DEL CRANIO E DELLA COLONNA







































































































